L’ecografia rappresenta un esame di primo livello in molteplici scenari clinici, come il distretto epato-bilio-pancreatico, l’apparato urinario, lo studio di muscoli e tendini, cuore e vasi. I suoi vantaggi principali includono l’assenza di radiazioni ionizzanti, la grande disponibilità (economico, rapido, accessibile) e la possibilità di utilizzo direttamente al letto del paziente, anche per procedure interventistiche eco-guidate in modo semplice. Tuttavia, è importante notare che l’ecografia è molto dipendente dall’abilità dell’operatore che esegue lo studio.
Funzionamento
L’ecografia si basa sull’utilizzo di onde ultrasonore (US), che sono onde meccaniche ad elevata frequenza (oltre i 20 KHz, al di sopra della soglia dell’udito umano). Queste onde ultrasonore sono generate da una sonda (o trasduttore) che contiene cristalli con proprietà piezoelettriche. Tramite uno stimolo elettrico, questi cristalli vibrano producendo le onde ultrasonore.
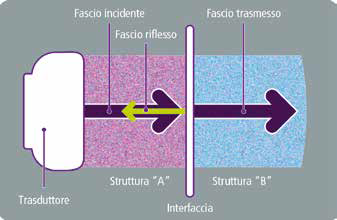
Successivamente, il cristallo piezoelettrico è in grado di ricevere gli echi di ritorno delle onde ultrasonore quando colpiscono le strutture del corpo. Questi echi vengono trasformati in segnali elettrici che sono poi interpretati dall’ecografo e visualizzati come immagini. Questo processo avviene in due fasi: l’emissione del segnale sonoro e la ricezione degli echi.
Ogni struttura del corpo umano ha una propria impedenza acustica, che rappresenta la sua resistenza intrinseca alle onde ultrasonore. Questa impedenza dipende dalla densità e dalle forze di coesione tra le molecole della struttura. Quando il fascio di onde ultrasonore incontra un’interfaccia acustica, parte dell’onda viene riflessa, parte viene trasmessa e parte viene assorbita.
Gli echi riflessi vengono catturati nuovamente dal trasduttore e processati dal computer per creare un’immagine 2D sul monitor. Ogni eco viene rappresentata da un punto di luminosità su una scala di grigio, proporzionale alla sua intensità.
La quantità di eco riflesso dipende dalla differenza di impedenza acustica tra due strutture (ad esempio, “A” e “B” nell’immagine). Tessuti con bassa impedenza acustica, come l’aria, permettono il passaggio completo degli ultrasuoni. Al contrario, tessuti con alta impedenza acustica, come l’osso, generano un’elevata riflessione del fascio, impedendo la visualizzazione delle strutture più in profondità.
| TESSUTI | IMPEDENZA ACUSTICA (RAYL) |
|---|---|
| Aria | 0,0004 |
| Grasso | 1,38 |
| Acqua | 1,48 |
| Sangue | 1,61 |
| Reni | 1,62 |
| Tessuti molli | 1,63 |
| Fegato | 1,65 |
| Muscolo | 1,70 |
| Osso | 7,80 |
Tipi di Sonde Ecografiche
Le sonde ecografiche sono strumenti fondamentali utilizzati per realizzare studi ecografici su diversi organi e tessuti del corpo umano. Esistono diverse tipologie di sonde, ognuna adatta a specifiche applicazioni:
- la sonda lineare è utilizzata per lo studio di organi superficiali come la tiroide, la mammella, la cute, i muscoli e i tendini, e vasi superficiali. Utilizza frequenze elevate di 7.5-20 MHz, il che garantisce un’elevata risoluzione spaziale. Tuttavia, queste frequenze hanno una penetrazione limitata, raggiungendo solo alcuni centimetri di profondità. Esistono sonde lineari commerciali che possono raggiungere frequenze molto elevate, fino a 70 MHz, principalmente utilizzate in ambito dermatologico per una risoluzione ancora maggiore;
- la sonda convex utilizza frequenze più basse, generalmente da 2.5 a 5 MHz. Queste frequenze consentono una penetrazione più profonda fino a circa 20 cm, rendendo la sonda ideale per lo studio di organi profondi come il fegato, la milza, i reni e l’utero;
- la sonda endocavitaria è progettata per essere inserita nelle cavità del corpo, consentendo lo studio degli organi adiacenti alle cavità rettali (come la prostata) o vaginali (come l’utero e gli annessi). Questa sonda utilizza frequenze intermedie, generalmente comprese tra 5 e 15 MHz, con una penetrazione di 4-7 cm.
Queste sonde offrono una gamma di opzioni che permettono agli operatori ecografici di adattarsi alle specifiche esigenze di imaging in diversi contesti clinici. La scelta della sonda dipende dall’organo o tessuto da studiare e dalla profondità di penetrazione richiesta per ottenere immagini dettagliate e accurate.
Semeiotica Ecografica
Nell’ambito dell’ecografia, l’immagine prodotta sul monitor è caratterizzata da diverse tonalità di colore, che forniscono informazioni cruciali sull’organo o il tessuto in studio. Queste tonalità sono il risultato dell’interazione degli ultrasuoni con le diverse strutture all’interno del corpo:
- aree nere (anecogene): corrispondono alle regioni prive di interfaccia, dove gli ultrasuoni passano senza essere riflessi. Queste zone sono chiamate anecogene e sono spesso associate a strutture come cisti a contenuto liquido;
- aree bianche (ipercogene): corrispondono a regioni in cui gli ultrasuoni vengono riflessi con maggiore intensità, indicando una maggiore difficoltà di attraversamento. Queste aree, chiamate ipercogene, possono includere strutture come le coste, le ossa o le calcificazioni;
- zone grigie (ecogene): definiscono le varie gradazioni di grigio, caratterizzando la maggior parte dei parenchimi. Queste zone grigie forniscono dettagli sulle caratteristiche del tessuto in esame.
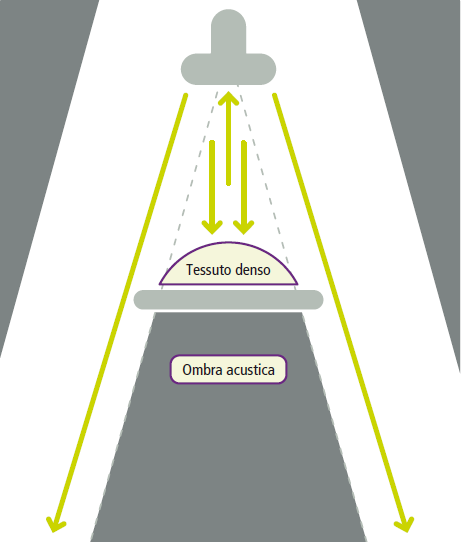
Gli artefatti ecografici sono fenomeni che si verificano durante l’acquisizione delle immagini ecografiche e possono essere utili per identificare specifiche componenti:
- cono d’ombra posteriore: appare come una zona priva di echi situata distalmente ad una struttura ad alta riflessione come un calcolo calcifico. L’interfaccia tra due strutture con impedenze acustiche molto diverse (come bile e calcolo) crea un cono d’ombra apparentemente anecogeno dietro al calcolo. Questo cono d’ombra si sposta in base ai movimenti della sonda;
- rinforzo di parete posteriore e cono d’ambra laterale: si verificano quando si osserva un aumento dell’intensità degli echi dei tessuti situati posteriormente a una struttura liquida omogenea. Si tratta di un fenomeno simile al comportamento di una lente concava, dove le strutture con contenuto fluido statico e omogeneo concentrano il fascio ultrasonoro posteriormente, creando due coni d’ombra posteriori e tangenziali.
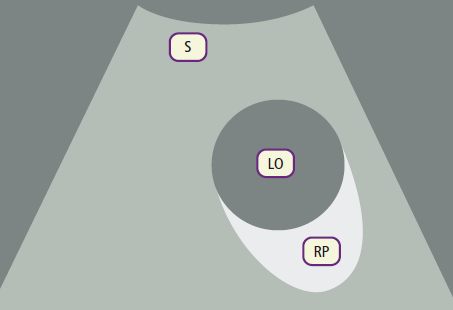
LO: liquido omogeneo.
S: tessuto solido che circonda la struttura a contenuto liquido.
RP: rinforzo posteriore (iperecogeno).
Ecografia Doppler
L’ecografia Doppler è una tecnica che sfrutta l’effetto Doppler: quando le onde ultrasonore incontrano una struttura in movimento, si verifica un’apparente variazione di frequenza. Questa variazione è in aumento se la struttura si muove verso il trasduttore (effetto di “Doppler in avvicinamento”) e in diminuzione se si allontana (effetto di “Doppler in allontanamento”).
A partire dagli anni ’90, è stata introdotta una forma più intuitiva di visualizzazione dei risultati dell’ecografia Doppler, utilizzando una scala di colori, in cui il rosso indica un fluido in movimento verso il trasduttore, mentre il blu rappresenta un fluido in movimento opposto, lontano dal trasduttore. Questo metodo consente una rapida interpretazione visiva del flusso sanguigno.
In regioni con flusso turbolento, come quelle periferiche a una stenosi di un vaso o vicine a un trombo, i colori blu e rosso possono mescolarsi in un modo che indica direzioni di flusso diverse. Questo artefatto è chiamato “aliasing” e può indicare specifiche condizioni patologiche.
L’ecocolordoppler è particolarmente adatto allo studio dei vasi sanguigni, permettendo di valutare facilmente la direzione del flusso, la pervietà del vaso, la velocità e le resistenze. È anche utilizzato per lo studio dei noduli sospetti negli organi parenchimatosi, dove la presenza e l’irregolarità della vascolarizzazione possono suggerire un fattore di malignità.
Mezzo di Contrasto Ecografico
Anche l’ecografia ha un proprio mezzo di contrasto, sebbene diverso da quelli utilizzati nella TC e nella RM. Questo mezzo di contrasto è utilizzato per studiare in modo dinamico la vascolarizzazione dei tessuti profondi, soprattutto in casi di sospetta lesione tumorale. È costituito da microbolle di esafluoruro di zolfo, somministrate per via endovenosa e smaltite attraverso i polmoni.
Le controindicazioni all’utilizzo del mezzo di contrasto ecografico includono la gravidanza, la severa insufficienza cardiaca e l’intolleranza alle componenti del mezzo di contrasto. È importante valutare attentamente queste condizioni prima di somministrare il mezzo di contrasto.




