La tossidermia è una reazione avversa che si manifesta sulla pelle e/o sulle mucose a seguito dell’assunzione di farmaci per via sistemica. Si possono distinguere due tipi di tossidermie: benigna e grave.
Le tossidermie benigne includono:
Fonte: Manuale dermatologia SSM
- Esantemi maculo-papulari: si manifestano come eruzioni cutanee con macchie e papule.
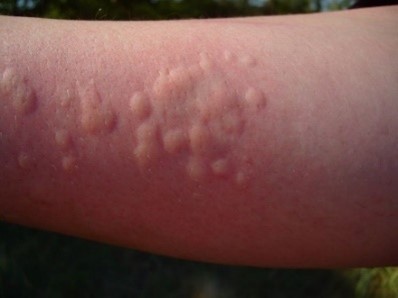
- Orticaria: caratterizzata da prurito e pomfi sulla pelle.
- Fotosensibilità: la pelle diventa sensibile alla luce solare, provocando eritema o eruzioni cutanee.
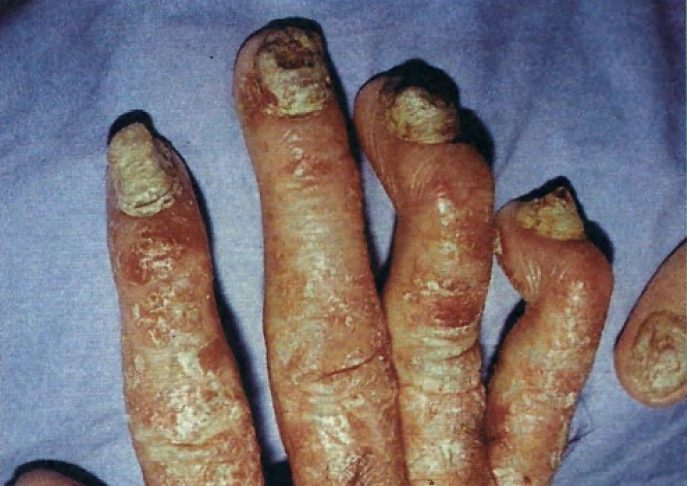
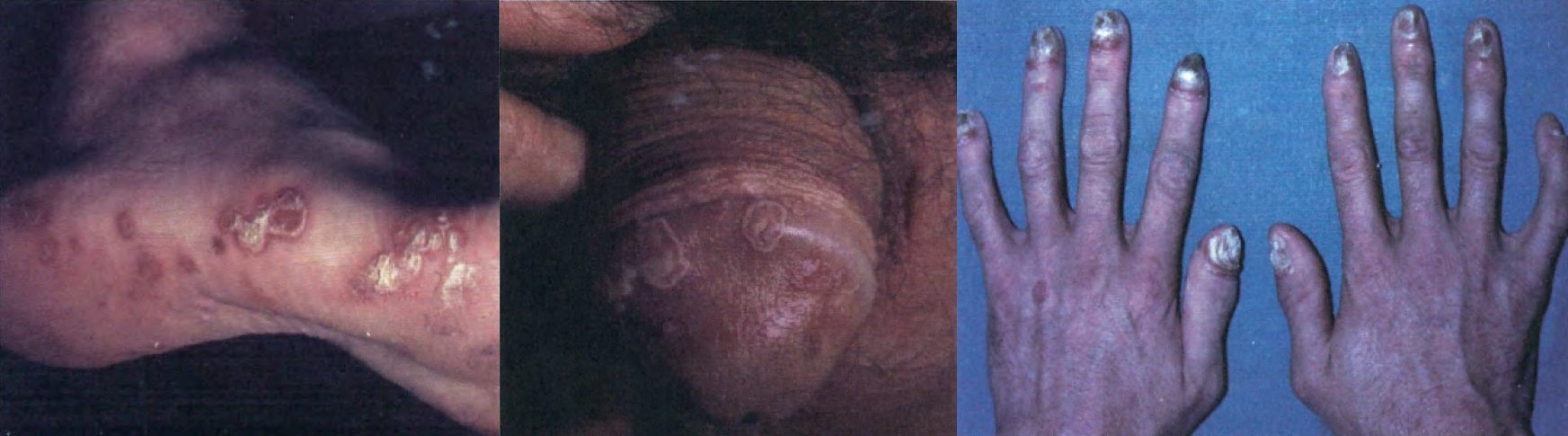
- Eritema pigmentato fisso: si presenta entro 48 ore dall’assunzione del farmaco con la comparsa di placche eritematose, rotondeggianti e infiltrate. Queste lesioni possono sviluppare una bolla e tendono a ripresentarsi nella stessa sede se il farmaco viene assunto nuovamente.
- SDRIFE (symmetrical drug-related intertriginous and flexural exanthema): si presenta con eritema intenso, ben delimitato, distribuito simmetricamente nelle natiche e talvolta anche in altre pieghe cutanee come le ascelle o l’inguine. Di solito non è accompagnato da prurito e non si verificano sintomi sistemici. Compare pochi giorni dopo l’assunzione del farmaco.
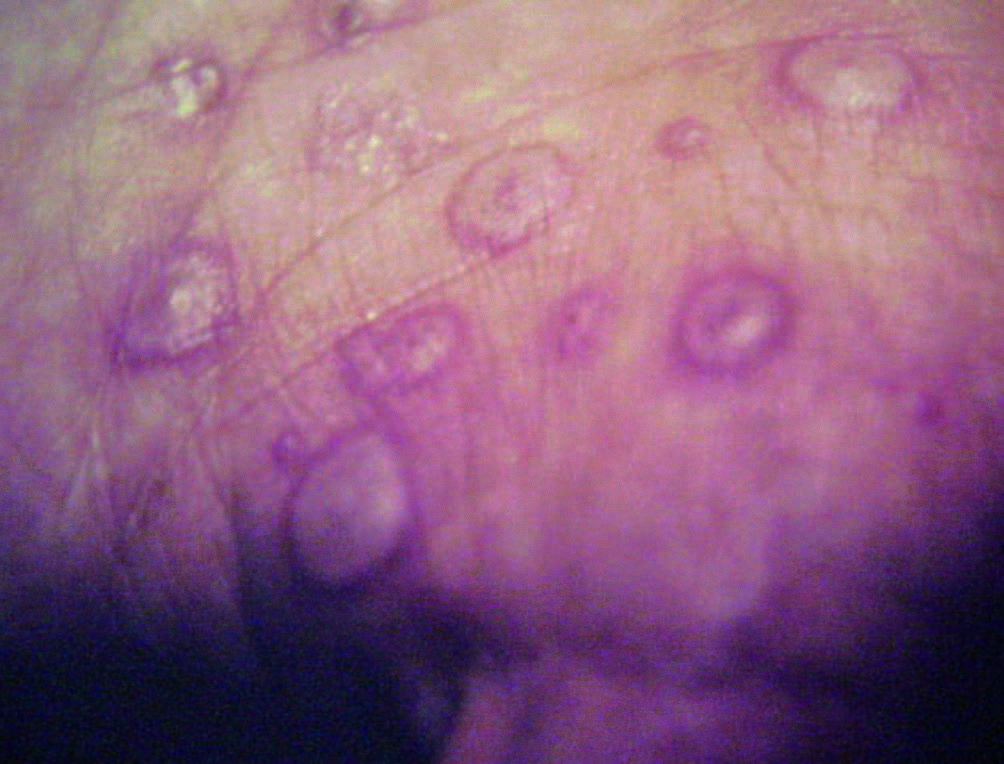
- Eritema polimorfo (o multiforme): si manifesta con lesioni cutanee improvvise che possono variare da macchie eritematose e papule a vescicole e bolle con lesioni a bersaglio soprattutto nella forma
tipicamente acrale. Nelle forme gravi vi può essere anche un coinvolgimento mucosale.
Queste lesioni possono comparire in diverse parti del corpo, monomorfe in uno stesso paziente, e spesso sono associate a febbre e sintomi influenzali. Non si hanno altri sintomi extracutanei. Raro in bambini e anziani. L’eritema polimorfo può insorgere entro poche settimane dall’assunzione del farmaco. Nel 50% dei casi l’eziologia è infettiva dopo episodio di HSV.
La mortalità si attesta intorno al 5-15%.
Le tossidermie gravi includono:
Fonte: Manuale dermatologia SSM
- Angioedema e shock anafilattico: reazioni allergiche che possono causare gonfiore e shock sistemico.
- AGEP (eruzione pustolosa, esantematica, acuta, generalizzata): esantema eritematoso con debutto improvviso accompagnato da febbre elevata. Pustole sterili possono svilupparsi a distanza di qualche ora sull’esantema, che in genere compare 1-4 giorni dopo l’assunzione del farmaco. All’inizio sono colpite le pieghe (ascellari ed inguinali).
Spesso si riscontra iperleucocitosi neutrofila con decadimento delle condizioni generali. - Sindrome DRESS (drug rash with eosinophilia and systemic symptoms): si manifesta dopo 3-8 settimane dall’assunzione del farmaco. Coinvolge la cute con eritrodermia, edema del volto, febbre elevata, adenopatie diffuse e prurito intenso. È caratterizzata anche da ipereosinofilia periferica e coinvolgimento extracutaneo grave. Può accompagnarsi ad una riattivazione dei virus
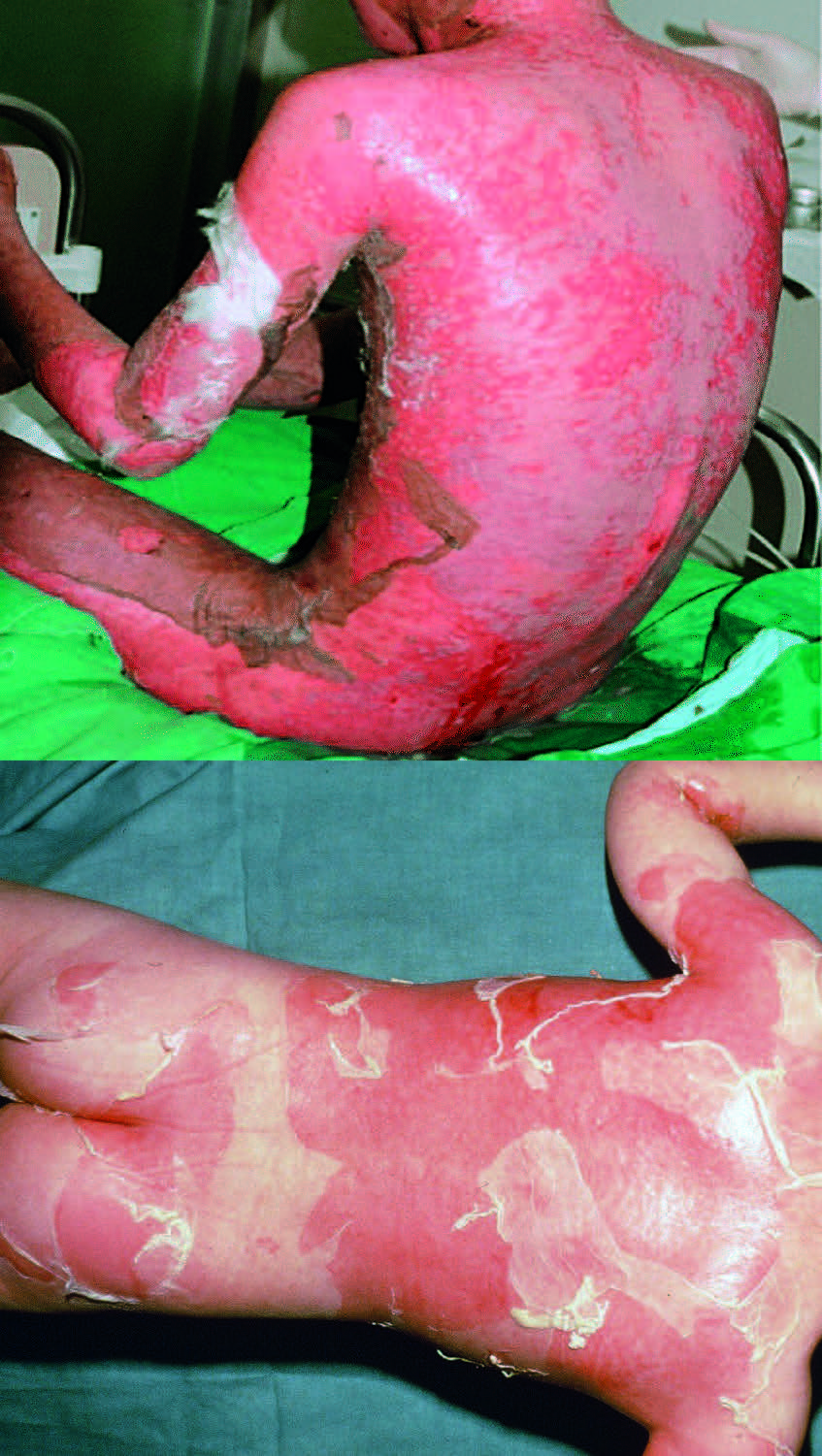
erpetici. - Sindrome di Stevens-Johnson (SJ): una grave reazione avversa che provoca lesioni cutanee e mucose, con bolle flaccide e desquamazione su tronco ed estremità con coinvolgimento <10% della superficie corporea. Nel 90-100% dei casi vi è anche un coinvolgimento mucosale ed è possibile un coinvolgimento extracutaneo. Insorge 7-21 giorni dopo l’assunzione del farmaco. Mortalità 5-50%.
- Necrolisi epidermica tossica (NET) o sindrome di Lyell: una forma estremamente grave di tossidermia che si manifesta con eritema generalizzato, ampia desquamazione della pelle e delle mucose con bolle flaccide ed erosioni che coinvolgono più del 30% della superficie corporea, con segno di Nikolsky positivo. Insorge 7-21 giorni dopo l’assunzione del farmaco. Mortalità 5-50%.
Il trattamento delle tossidermie gravi prevede la sospensione immediata del farmaco responsabile e l’adozione di misure di supporto. È importante consultare un medico in caso di reazioni avverse alla somministrazione di farmaci.
I farmaci più frequentemente associati alle tossidermie sono le aminopenicilline, gli antiepilettici, i sulfamidici e i farmaci anti-infiammatori non steroidei (FANS).