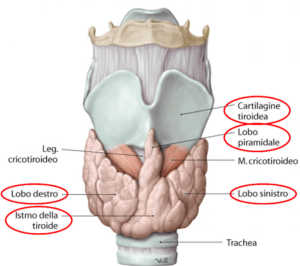
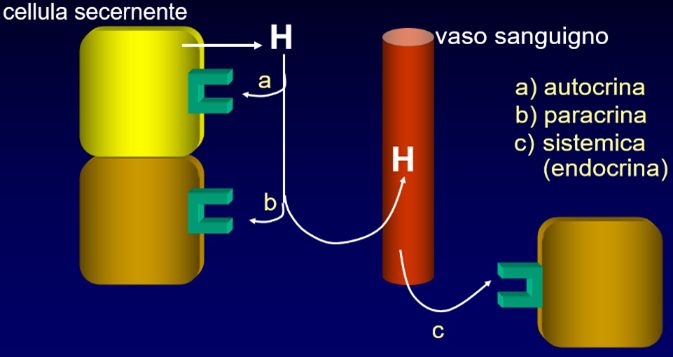
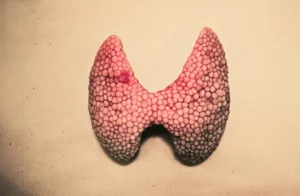
La tiroide è una ghiandola endocrina a forma di farfalla posta davanti alla trachea ed è costituita da due lobi (destro e sinistro) collegati tra loro da una regione detta istmo.
La tiroide produce due tipi di ormoni: l’ormone tiroideo, che controlla il metabolismo cellulare, e la calcitonina che regola la calcemia, ovvero la concentrazione degli ioni calcio presenti nel sangue.
Nel controllo della calcemia interviene anche l’ormone paratiroideo prodotto dalle paratiroidi, quattro piccole formazioni ghiandolari (superiori e inferiori) addossate simmetricamente alla superficie dorsale della tiroide. All’interno delle paratiroidi si trovano cellule secretrici, dette cellule principali, che rilasciano l’ormone paratiroideo (PTH).
STRUTTURA DELLA TIROIDE
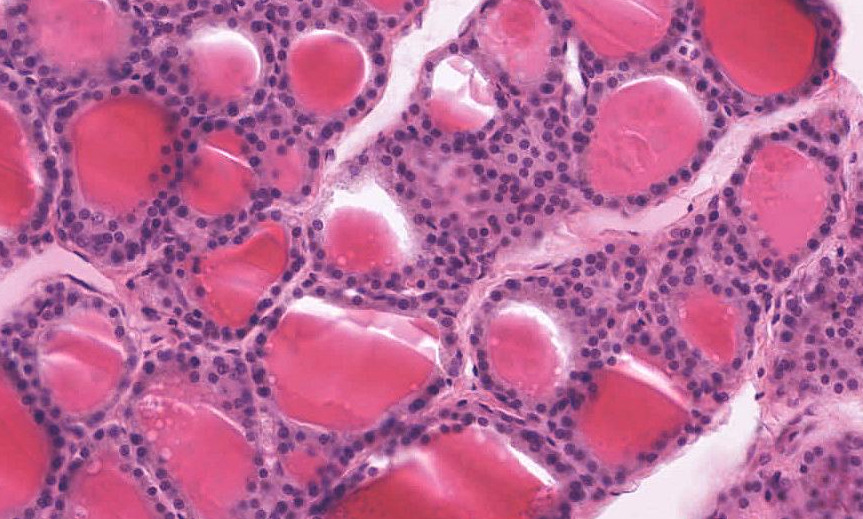
La tiroide è formata da strutture sferoidali cave dette follicoli dentro i quali è contenuta una sostanza chiamata colloide. Nelle pareti dei follicoli sono presenti due tipi di cellule che producono due ormoni:
- I tireociti, disposti intorno al lume follicolare, producono il cosiddetto ormone tiroideo (TH), che è una miscela di due molecole chiamate tiroxina e triiodotironina.
La tiroxina (Tetraiodotironina, T4) è costituita da due molecole dell’amminoacido tirosina legate a quattro atomi di Iodio;
La triiodotironina (T3) ha la stessa struttura della tiroxina ma contiene solo tre atomi di Iodio. - Le cellule C, che si trovano tra i tireociti e non si affacciano verso il lume follicolare, secernono la calcitonina.
L’ormone tiroideo (TH)
L’ormone tiroideo regola il metabolismo cellulare sotto il controllo di ipofisi e ipotalamo.
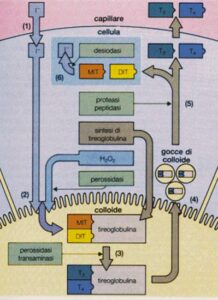
La produzione dell’ormone tiroideo è abbastanza complessa. Dapprima i tireociti producono una glicoproteina, la tireoglobulina che viene secreta nel lume follicolare ed è il componente principale del colloide. Al momento del passaggio nel lume follicolare, la tireoglobulina si lega ad un certo numero di atomi di Iodio.
Quando l’organismo necessita di ormone tiroideo, i tireociti inglobano la tireoglobulina per endocitosi e la frammentano, ottenendo tante piccole molecole di T4 e T3.
In genere, la tiroide rilascia tiroxina e triiodotironina in rapporto 4:1; tuttavia, la triiodotironina possiede una maggiore attività biologica e, una volta che la tiroxina ha raggiunto le cellule bersaglio, un enzima la trasforma in triiodotironina.
L’ormone tiroideo incrementa il metabolismo cellulare nella maggior parte dei tessuti; inoltre ha un ruolo cruciale durante lo sviluppo e la crescita, in quanto promuove l’assorbimento di amminoacidi e la sintesi proteica. Un’insufficienza tiroidea durante il periodo fetale o infantile è causa di gravi ritardi nello sviluppo e, nei casi non trattati, provoca una condizione patologica nota un tempo come cretinismo.
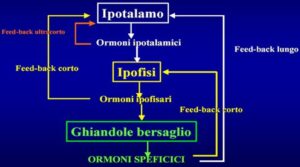
L’attività della tiroide è controllata dall’ipotalamo e dall’ipofisi:
- L’ipotalamo produce il fattore di rilascio (TRH) che raggiunge l’ipofisi anteriore (l’adenoipofisi);
- Le cellule ipofisarie, stimolate dal fattore di rilascio, si attivano e producono l’ormone tireotropina (TSH);
- Il TSH stimola la tiroide a produrre l’ormone tiroideo.
L’ipotalamo percepisce informazioni relative all’ambiente esterno (come la temperatura) e a quello interno e regola di conseguenza l’entità della secrezione del TRH. La catena di eventi è inoltre sottoposta a un controllo a feedback negativo: l’ormone tiroideo presente in circolo infatti inibisce la risposta delle cellule ipofisarie al TRH. In questo modo, quando i livelli di ormone tiroideo sono elevati viene rilasciato meno TSH; quando invece la concentrazione di ormone tiroideo nel sangue è troppo basso, il TSH prodotto dall’ipofisi aumenta. Inoltre, l’ormone tiroideo esercita un feedback negativo anche sulla produzione e sul rilascio di TRH da parte dell’ipotalamo.
La calcitonina e il paratormone
La calcitonina e il paratormone sono due ormoni che intervengono nella regolazione dei livelli ematici di calcio.
La regolazione dei livelli ematici di calcio è di cruciale importanza nell’omeostasi dell’organismo, in quanto una variazione dai normali livelli in eccesso o in difetto può causare gravi conseguenze a livello di vari apparati.
E’ difficile tenere sotto controllo la calcemia perché soltanto lo 0,1% del calcio presente nell’organismo si trova nei liquidi extracellulari; una quantità pari all’1% circa si trova nel comparto cellulare, mentre il 99% è depositato nelle ossa sotto forma di fosfato di calcio.
Il meccanismo di regolazione della calcemia, pertanto, deve essere molto sensibile e poter rilevare variazioni anche minime.
L’osso è un tessuto particolare che viene continuamente rimodellato a opera degli osteoclasti (le cellule che demoliscono l’osso) e degli osteoblasti (le cellule che lo producono).
L’azione degli osteoclasti provoca pertanto un aumento della calcitonina nel sangue, mentre l’azione degli osteoblasti la fa diminuire.
Esistono vari sistemi per modificare i livelli di calcio ematico:
- la modifica della quantità di calcio che viene eliminata dai reni;
- la modifica della quantità di calcio assorbito dall’apparato digerente;
- il deposito di calcio nel tessuto osseo e il suo riassorbimento.
Questi meccanismi sono controllati dalla calcitonina, dall’ormone paratiroideo (prodotto dalle paratiroidi) e dalla Vitamina D.
Questa vitamina non viene prodotta da ghiandole endocrine ma dalla pelle, e agisce su stimolo del paratormone.
Caricamento…
La calcitonina e l’ormone paratiroideo sono ormoni antagonisti: vengono prodotti in risposta a stimoli opposti e l’uno agisce in senso contrario rispetto all’altro. Le loro azioni contribuiscono al mantenimento dell’omeostasi per quanto riguarda il calcio.
La calcitonina (CT) è prodotta dalla tiroide e agisce a più livelli:
- aumenta la perdita di calcio attraverso le urine;
- inibisce l’attività degli osteoclasti e incrementa il deposito nel tessuto osseo;
- diminuisce l’assorbimento di calcio a livello gastroenterico.
La produzione di calcitonina diminuisce con l’età; perciò nell’adulto il ruolo di questo ormone nell’omeostasi del calcio è marginale.
Un estratto di calcitonina ricavato dal salmone si è rivelato un trattamento efficace per la cura dell’osteoporosi, una malattia in cui il ritmo di degradazione del tessuto osseo supera quello di ricostituzione; il farmaco agisce inibendo la degradazione del tessuto osseo e accelerando la fissazione del calcio o del fosforo nelle ossa.
Now loading…
L’ormone paratiroideo, detto anche PTH o paratormone è il principale regolatore di ioni Ca2+, Mg2+ e PO43- nel sangue, aumentando la calcemia. Esso viene prodotto dalle cellule delle paratiroidi.
Queste cellule presentano chemiorecettori che monitorano la concentrazione del calcio nel sangue: quando la calcemia aumenta, questi chemiorecettori inibiscono la sintesi e il rilascio di paratormone; viceversa, una diminuzione dei livelli di calcio sortisce effetti opposti.
Il paratormone aumenta la calcemia grazie a diversi meccanismi:
- Attiva il rimodellamento osseo; aumenta il numero di attività degli osteoclasti, che degradano la matrice ossea extracellulare rilasciando Ca2+ e PO43- nel sangue.
- Stimola il rene a riassorbire il calcio; rallenta la velocità con cui gli ioni Ca2+ e Mg2+ vengono persi passando dal sangue nell’urina. Aumenta la perdita di PO43- dal sangue nell’urina; poiché se ne perde più nell’urina di quanto se ne recuperi dalle ossa, il PTH diminuisce il livello di PO43- nel sangue e aumenta quello di Ca2+ e Mg2+.
- Aumenta l’assorbimento di calcio a livello intestinale; quest’ultimo effetto viene mediato dal calcitriolo, una molecola derivante dalla vitamina D che viene prodotta sotto lo stimolo del PTH.
Con il termine vitamina si intende una sostanza di cui l’organismo ha bisogno, seppur in piccola quantità, ma che non è in grado di sintetizzare da solo; pertanto, le vitamine devono essere assunte con la dieta. Dal momento però che l’organismo dispone delle vie metaboliche per sintetizzare la vitamina D, di fatto questa sostanza non è una vitamina in senso stretto.
In passato, era frequente osservare una maggiore fragilità ossea nelle popolazioni che risiedevano a latitudini elevate, dove d’inverno l’esposizione alla luce solare è breve e la dieta è povera di carne, pesce, latticini e verdure fresche.
Dal momento che questa condizione poteva essere sanata dall’assunzione di olio di fegato di merluzzo (che è particolarmente ricco di vitamina D), per lungo tempo si è creduto che in questa situazione fosse in gioco una sostanza che veniva fornita con la dieta.
Oggi sappiamo invece che la vitamina D viene sintetizzata nella pelle a partire dal colesterolo per effetto della radiazione ultravioletta; una volta sintetizzata la vitamina D può venire rilasciata nel circolo sanguigno e raggiungere cellule bersaglio distanti dalla pelle dove agisce di fatto come un ormone.
In realtà, la molecola di vitamina D così come è rilasciata dalla cute non possiede un’elevata attività biologica; tuttavia, nel suo passaggio attraverso il fegato viene modificata e si trasforma in calcidiolo che verrà idrossilato di nuovo nei reni (sotto il controllo del PTH) nella forma attiva, il calcitriolo, che svolge diverse funzioni:
- aumenta l’assorbimento di calcio da parte delle cellule dell’intestino;
- nei reni, riduce l’eliminazione del calcio con le urine;
- aumenta la mobilizzazione degli ioni calcio dalla matrice ossea;
- esercita un feedback di tipo negativo sulle cellule delle paratiroidi riducendo la produzione di PTH.

Disfunzioni della Tiroide
Le malattie della tiroide colpiscono tutti i principali sistemi corporei e sono fra le patologie endocrine più comuni.
L’ipertiroidismo congenito (presente sin dalla nascita) può avere conseguenze molto gravi se non trattato tempestivamente. Inizialmente chiamato cretinismo, questa condizione causa un grave ritardo mentale. Alla nascita il bambino di solito è normale, finché dura la dotazione di ormoni tiroidei materni trasmessi in gravidanza. In caso di diagnosi di ipotiroidismo congenito, il trattamento con ormoni tiroidei per via orale deve essere iniziato subito dopo la nascita e continuato per tutta la vita.
La forma più comune di ipertiroidismo è il Morbo di Graves, che ha incidenza maggiore nelle femmine rispetto ai maschi e che di solito si manifesta prima dei 40 anni. Si tratta di una malattia autoimmune in cui la persona produce anticorpi che mimano l’azione dell’ormone tireotropo (TSH). Gli anticorpi stimolano continuamente la tiroide a crescere e a produrre ormoni, per cui la ghiandola può ingrandirsi da due fino a tre volte le sue dimensioni normali, causando il gozzo.
Il gozzo compare anche in altre patologie della tiroide, ma la causa più comune è la mancanza di iodio, elemento necessario per la sintesi degli ormoni tiroidei.
Now loading…