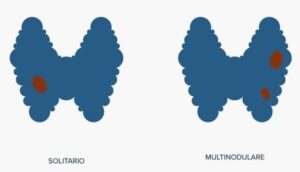
Il gozzo multinodulare non tossico è una delle patologie tiroidee più comuni, caratterizzata dalla presenza di noduli all’interno della ghiandola tiroidea. Questi noduli possono essere asintomatici o causare sintomi legati alla compressione delle strutture circostanti.
I noduli tiroidei sono lesioni discrete all’interno della ghiandola tiroidea, distinte dal parenchima circostante sia alla palpazione che all’imaging radiologico o ecografico. Possono essere il risultato della crescita e fusione di follicoli ripieni di colloide, adenomi discreti o cisti. Non tutti i noduli palpabili corrispondono ad anomalie radiologiche evidenti, e viceversa, alcuni noduli non palpabili (definiti “incidentalomi”) possono essere scoperti incidentalmente durante esami di imaging eseguiti per altre ragioni.
Generalmente, solo i noduli di dimensioni superiori a 1 cm vengono valutati approfonditamente, poiché hanno un maggiore potenziale di essere clinicamente significativi. Tuttavia, noduli più piccoli possono richiedere ulteriori indagini se presentano caratteristiche ecografiche sospette, sintomi clinici o linfoadenopatia associata. In rari casi, anche noduli di dimensioni inferiori a 1 cm possono causare morbilità o mortalità, sebbene il rapporto costo-beneficio di un trattamento aggressivo per questi casi sia spesso sfavorevole. In generale, la strategia clinica riconosce che la maggior parte dei noduli tiroidei è a basso rischio e che molti tumori tiroidei comportano un rischio minimo per la salute umana e possono essere trattati efficacemente.
Eziologia e fattori di rischio
Il gozzo multinodulare non tossico è una condizione in cui la tiroide presenta multiple nodularità senza alterazioni significative della funzione tiroidea (eutiroidismo). I termini gozzo adenomatoso, gozzo nodulare non tossico e gozzo colloide nodulare sono spesso usati in modo intercambiabile per descrivere questa condizione.
La sua eziologia è multifattoriale, con una combinazione di fattori genetici, ambientali e nutrizionali che contribuiscono allo sviluppo della patologia.
Carenza di iodio
L’incidenza del gozzo, sia diffuso che nodulare, è fortemente influenzata dallo stato di iodio della popolazione. In aree con carenza di iodio, la prevalenza del gozzo può essere molto elevata, e i gozzi di lunga data tendono a sviluppare multinodularità. Lo iodio è un elemento essenziale per la sintesi degli ormoni tiroidei, tiroxina (T4) e triiodotironina (T3). Quando l’apporto di iodio è insufficiente, la tiroide reagisce aumentando di volume per cercare di captare più iodio dal sangue, portando alla formazione di un gozzo.
In condizioni di carenza di iodio, la tiroide stimola la produzione di ormone tireostimolante (TSH) da parte dell’ipofisi. Il TSH promuove l’ipertrofia e l’iperplasia delle cellule follicolari tiroidee, portando a un aumento del volume della ghiandola (gozzo diffuso). Con il tempo, questa crescita può diventare irregolare, formando noduli (gozzo multinodulare).
Le regioni con carenza di iodio, come alcune zone montuose o remote, presentano una maggiore prevalenza di gozzo. Programmi di iodizzazione del sale hanno ridotto significativamente l’incidenza del gozzo in molte parti del mondo, ma la carenza di iodio rimane un problema in alcune aree.
Durante la gravidanza, il fabbisogno di iodio aumenta significativamente. Una carenza di iodio in questo periodo può portare alla formazione di gozzo o all’ingrandimento di noduli preesistenti.
Fattori genetici e familiarità
La predisposizione genetica gioca un ruolo significativo nello sviluppo del gozzo multinodulare. Studi hanno dimostrato che i familiari di pazienti con gozzo hanno un rischio maggiore di sviluppare la stessa condizione.
Il gozzo multinodulare è spesso il risultato di una eterogeneità genetica delle cellule follicolari tiroidee. Alcune cellule acquisiscono mutazioni che le rendono più sensibili alla stimolazione del TSH o più propense a proliferare, portando alla formazione di noduli.
Mutazioni in geni come TSHR (recettore del TSH) o GNAS sono state associate alla formazione di noduli tiroidei. Queste mutazioni possono conferire alle cellule tiroidee una crescita autonoma, anche in assenza di stimolazione esterna.
Alcune sindromi ereditarie, come la sindrome di Pendred o la sindrome di Cowden, sono associate a un aumentato rischio di sviluppare gozzo e noduli tiroidei.
Fattori ambientali e nutrizionali
Oltre alla carenza di iodio, altri fattori ambientali e alimentari possono contribuire allo sviluppo del gozzo multinodulare.
Alcune sostanze, note come goitrogeni, possono interferire con la funzione tiroidea e promuovere la formazione di gozzo. Queste sostanze sono presenti in alimenti come cavoli, broccoli e cavolfiori (appartenenti alla famiglia delle crucifere), soia e suoi derivati, miglio (un cereale comune in alcune diete). I goitrogeni agiscono inibendo l’uptake di iodio o interferendo con la sintesi degli ormoni tiroidei.
L’esposizione a radiazioni ionizzanti, specialmente durante l’infanzia, è un noto fattore di rischio per lo sviluppo di noduli tiroidei e gozzo. Questo è particolarmente rilevante in pazienti con storia di radioterapia al collo o esposizione a fallout nucleare.
Il fumo di sigaretta contiene sostanze come il tiocianato, che può interferire con il metabolismo dello iodio e aumentare il rischio di gozzo.
Inoltre, alcuni farmaci, come il litio (usato nel trattamento del disturbo bipolare) e l’amiodarone (antiaritmico), possono interferire con la sintesi degli ormoni tiroidei e promuovere la formazione di gozzo.
Fattori ormonali e infiammatori
Alcune condizioni ormonali e infiammatorie possono contribuire alla formazione di noduli tiroidei:
- stimolazione cronica del TSH: livelli elevati di TSH, anche in assenza di carenza di iodio, possono portare alla crescita della tiroide e alla formazione di noduli. Questo può verificarsi in condizioni come l’ipotiroidismo subclinico o in risposta a farmaci che interferiscono con la funzione tiroidea;
- tiroidite cronica: la tiroidite di Hashimoto, una malattia autoimmune della tiroide, può portare alla formazione di noduli a causa dell’infiammazione cronica e della distruzione del tessuto tiroideo. In alcuni casi, questa condizione può evolvere in gozzo multinodulare.
Il gozzo multinodulare è più comune nelle donne, soprattutto dopo i 40 anni. Gli ormoni sessuali femminili, come gli estrogeni, possono influenzare la crescita tiroidea e la formazione di noduli.
L’obesità è stata associata a un aumento del rischio di noduli tiroidei, probabilmente a causa di alterazioni metaboliche e infiammatorie croniche.
Manifestazioni cliniche e sintomi
Il gozzo multinodulare è spesso asintomatico e viene scoperto incidentalmente durante esami di routine. Tuttavia, in alcuni casi, quando il gozzo raggiunge dimensioni significative, può causare sintomi legati alla compressione delle strutture circostanti, come disfagia, dispnea, disfonia e sensazione di massa nel collo, tosse persistente e sindrome della vena cava superiore (rara, ma possibile in caso di gozzi di grandi dimensioni che comprimono i vasi sanguigni, causando gonfiore del viso, del collo e degli arti superiori, oltre a dilatazione delle vene del collo).
In rari casi, in persone con età avanzata, carenza di iodio, storia familiare ed esposizione a radiazioni, il gozzo multinodulare può evolvere verso una forma tossica, nota come gozzo tossico multinodulare (o malattia di Plummer). Questa condizione è caratterizzata dalla presenza di noduli autonomamente funzionanti che producono un eccesso di ormoni tiroidei (T3 e T4), portando a ipertiroidismo.
Diagnosi e valutazione clinica
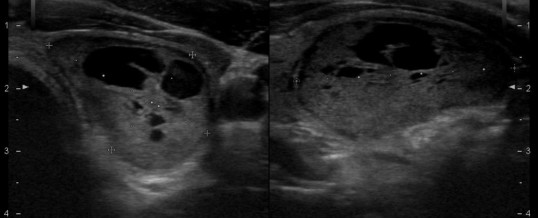
La valutazione iniziale di un paziente con gozzo multinodulare deve includere una storia clinica dettagliata e un esame fisico mirato a identificare segni suggestivi di malignità. Gli esami strumentali e di laboratorio svolgono un ruolo cruciale nella diagnosi:
- ecografia tiroidea: lo strumento principale per valutare le caratteristiche dei noduli tiroidei, come dimensioni, forma, margini, ecogenicità e presenza di microcalcificazioni. Queste caratteristiche possono aiutare a distinguere tra noduli benigni e sospetti;
- TSH e funzione tiroidea: il dosaggio del TSH (ormone tireostimolante) è essenziale per valutare lo stato funzionale della tiroide. Un TSH normale suggerisce un gozzo non tossico, mentre un TSH basso può indicare ipertiroidismo;
- scintigrafia tiroidea, per escludere una forma tossica con la presenza di noduli “caldi” (iperfunzionanti) che captano il radioiodio;
- agoaspirato con ago sottile (FNA): è il metodo più accurato per diagnosticare la natura dei noduli tiroidei, soprattutto se eseguito sotto guida ecografica. Questo esame permette di prelevare campioni cellulari per l’analisi citologica, identificando eventuali cellule maligne.
Gestione clinica e trattamento
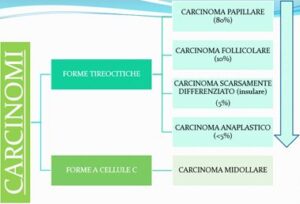
Sebbene la maggior parte dei noduli tiroidei sia benigna, dal 4% al 17% dei gozzi multinodulari può presentare trasformazione maligna. Pertanto, la valutazione del potenziale maligno è un aspetto cruciale della gestione clinica.
L’intervento chirurgico è indicato in caso di noduli sospetti per malignità, sintomi compressivi o ipertiroidismo refrattario al trattamento medico. La tiroidectomia parziale o totale è il trattamento di scelta in questi casi.
Per i noduli benigni o a basso rischio, il monitoraggio periodico con ecografia e dosaggio del TSH è generalmente sufficiente. In assenza di cambiamenti significativi, il trattamento attivo può non essere necessario.
Fonte: Fondamenti di medicina nucleare. Tecniche e applicazioni.