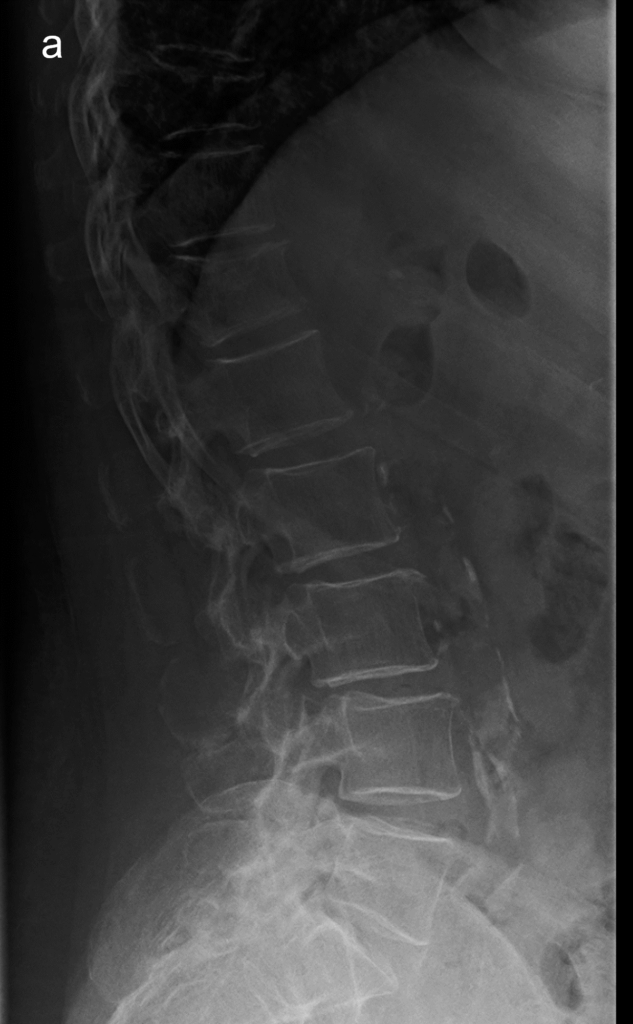
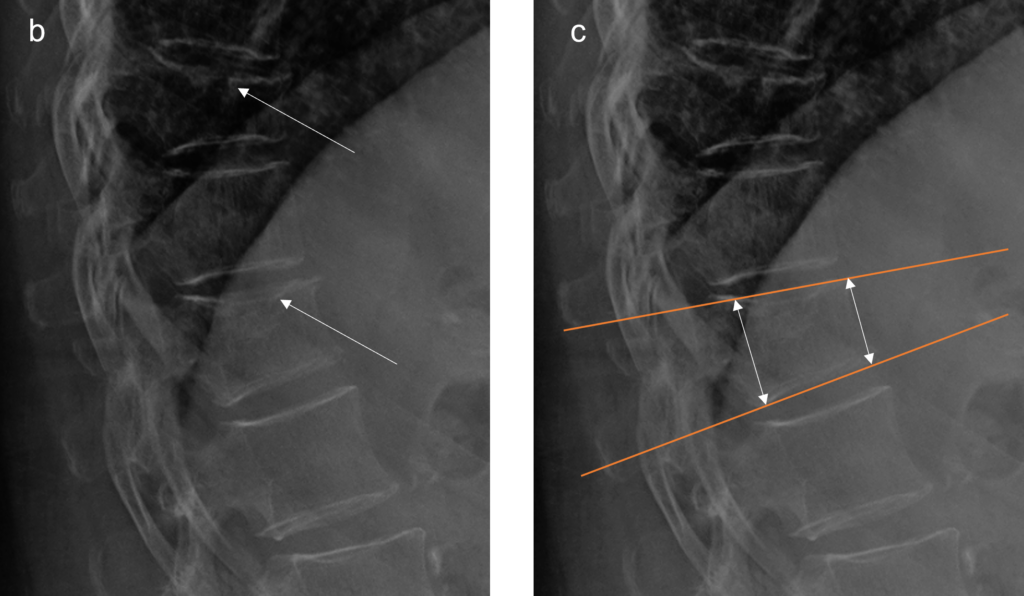
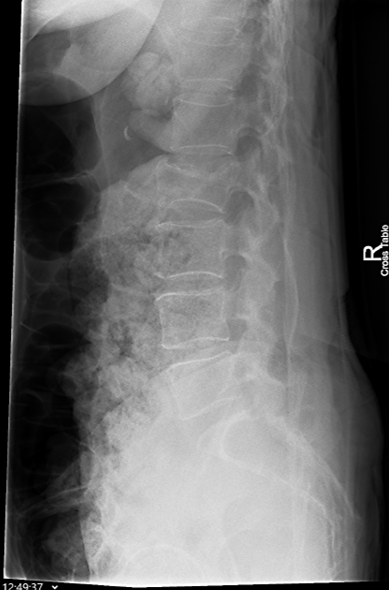
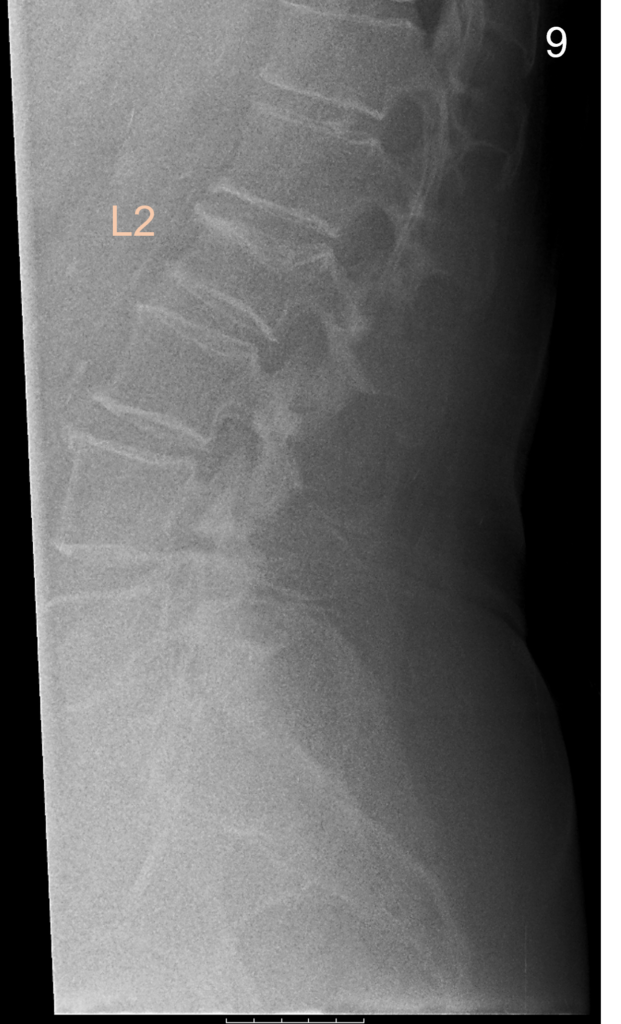
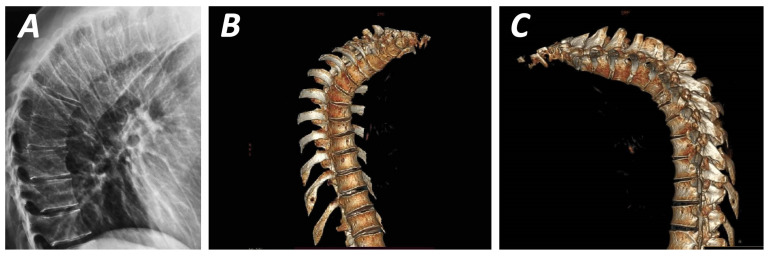
La morfometria vertebrale si definisce come lo studio quantitativo della forma e delle dimensioni dei corpi vertebrali, finalizzato all’identificazione di deformazioni e fratture da fragilità che spesso rimangono clinicamente silenti.1
Nell’ambito della medicina moderna e della gestione delle patologie metaboliche dell’osso, questa disciplina ha assunto un ruolo centrale, non limitandosi a una mera misurazione geometrica, ma configurandosi come un indicatore critico della qualità strutturale dello scheletro.
L’osteoporosi, definita come una malattia sistemica caratterizzata da ridotta massa ossea e deterioramento della microarchitettura del tessuto osseo, trova nella morfometria il complemento necessario alla densitometria ossea (MOC) e al Trabecular Bone Score (TBS) per una valutazione completa del rischio di frattura.
La rilevanza epidemiologica di questa metodica emerge con chiarezza dai dati statistici: in Italia si stima che circa 3,5 milioni di donne e 1 milione di uomini siano affetti da osteoporosi, con un’incidenza che cresce esponenzialmente con l’avanzare dell’età, interessando la maggior parte della popolazione oltre l’ottava decade di vita.2
Le fratture vertebrali rappresentano la complicanza più frequente dell’osteoporosi, manifestandosi spesso precocemente rispetto alle fratture femorali a causa della predominanza di osso trabecolare nei corpi vertebrali, un tessuto che risulta fino a otto volte più attivo metabolicamente e più sensibile ai deficit minerali rispetto all’osso corticale. Tuttavia, la sfida clinica è rappresentata dal fatto che circa i due terzi di queste fratture sono asintomatiche o paucisintomatiche, portando a una sottodiagnosi che oscilla tra il 27% e il 60% dei casi.
Indice dei contenuti
- Indice dei contenuti
- Fondamenti teorici e definizione strutturale
- Indicazioni cliniche e linee guida di riferimento
- Tecniche di acquisizione: radiologia vs. assorbitometria
- Morfometria radiologica (MRX)
- Vertebral Fracture Assessment (VFA/MXA)
- Dosimetria
- Norme di preparazione e precauzioni
- Interpretazione dei risultati
- La classificazione di Genant
- Segni radiografici di supporto
- Pitfalls, varianti anatomiche e sorgenti d’errore
- La malattia di Scheuermann
- Altre varianti anatomiche e artefatti tecnici
- Algoritmo-Based Qualitative (ABQ) vs. metodo di Genant
- Implicazioni nella gestione del paziente
- Impatto sulla terapia e sull’allenamento
- Prospettive future: Intelligenza Artificiale e modellazione 3D
- Intelligenza Artificiale (AI) e Deep Learning
- Modellazione 3D da Immagini 2D
- Chirurgia robotica e navigazione intraoperatoria
- Conclusioni e raccomandazioni cliniche
Fondamenti teorici e definizione strutturale
La morfometria vertebrale poggia sulla premessa biomeccanica che un corpo vertebrale sano mantenga determinati rapporti proporzionali tra le sue altezze.
Il cedimento strutturale, indotto da una riduzione della densità minerale o da una degradazione della microarchitettura trabecolare, si manifesta attraverso una deformazione geometrica misurabile lungo l’asse sagittale della vertebra.
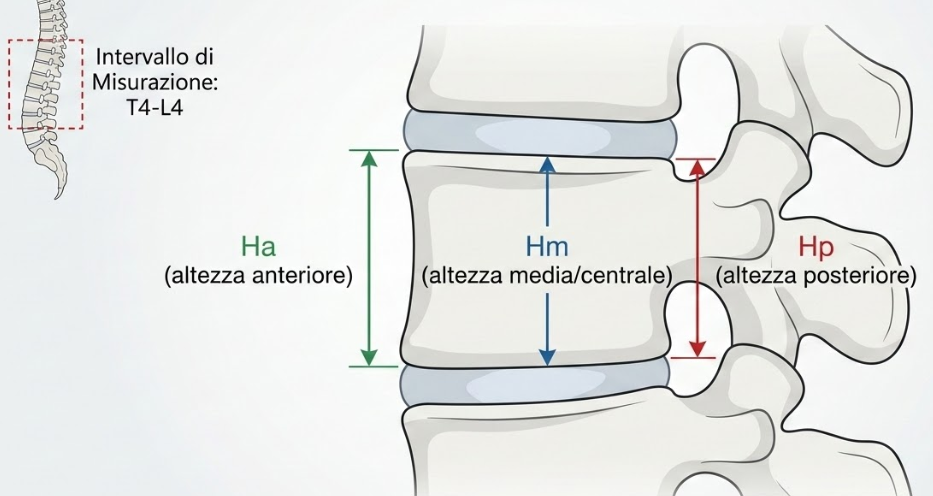
L’analisi morfometrica quantitativa si basa sulla misurazione di tre altezze fondamentali per ogni corpo vertebrale, solitamente nel tratto compreso tra la quarta vertebra toracica (T4) e la quarta vertebra lombare (L4):
- l’altezza anteriore (Ha);
- l’altezza media o centrale (Hm);
- l’altezza posteriore (Hp).
Queste misurazioni permettono di distinguere tra un osso semplicemente “sottile” (osteopenico) e un osso “fragile”, in cui la geometria è già compromessa.
La distinzione è fondamentale: mentre la densitometria ossea (MOC DEXA) risponde alla domanda sulla quantità di minerale presente, la morfometria risponde al quesito cruciale sulla stabilità meccanica attuale della colonna. Un osso può presentare una densità minerale conservata ma una microarchitettura trabecolare degradata (evidenziabile tramite TBS), rendendolo instabile e incline a cedere “dall’interno” prima ancora di mostrare uno schiacciamento corticale evidente.
| Parametro diagnostico | Caratteristica misurata | Domanda clinica di riferimento |
|---|---|---|
| MOC DEXA (BMD) | Quantità di minerale osseo (grammi/cm2) | “Quanto pesa l’osso?” |
| TBS (Trabecular Bone Score) | Qualità della rete interna (microarchitettura) | “Com’è organizzata la struttura interna?” |
| Morfometria Vertebrale | Geometria, proporzioni e allineamento | “La vertebra si è deformata?” |
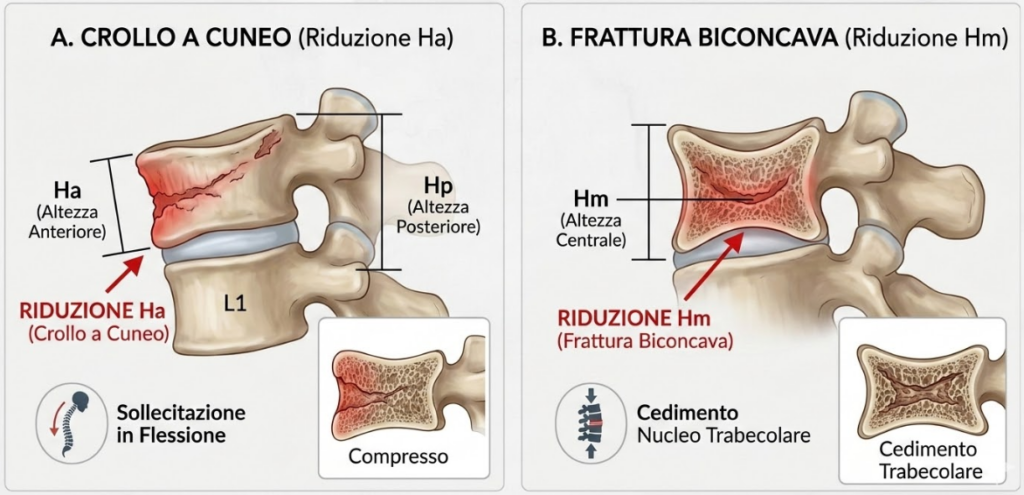
L’altezza anteriore (Ha) viene misurata sul bordo frontale della vertebra, quello più prossimo alla cavità addominale. Una sua riduzione sproporzionata rispetto all’altezza posteriore indica un crollo a cuneo, tipico delle sollecitazioni in flessione.
Al contrario, una riduzione dell’altezza centrale (Hm) indica una frattura biconcava, segno di un cedimento del nucleo trabecolare spesso invisibile alla semplice ispezione visiva non sistematica.
Now loading…
Indicazioni cliniche e linee guida di riferimento
L’identificazione di una frattura vertebrale prevalente è un fattore prognostico di estrema importanza. Le linee guida della SIOMMMS, della International Osteoporosis Foundation (IOF) e della International Society for Clinical Densitometry (ISCD) concordano sul fatto che una pregressa frattura da fragilità aumenti di circa cinque volte il rischio di ulteriori fratture vertebrali e raddoppi il rischio di fratture di femore, indipendentemente dal valore di T-score rilevato.
L’esecuzione della morfometria vertebrale è indicata in presenza di criteri specifici, che possono essere suddivisi in base all’età, ai fattori di rischio e alla sintomatologia clinica. La ricerca di fratture silenti deve essere sistematica in soggetti che presentano una perdita di altezza corporea superiore a 4 cm rispetto alla statura raggiunta in giovane età o superiore a 2 cm rispetto all’ultima rilevazione nota.
La letteratura scientifica e le linee guida nazionali indicano la necessità di eseguire una morfometria vertebrale (tramite VFA o radiologia convenzionale) nelle seguenti condizioni:
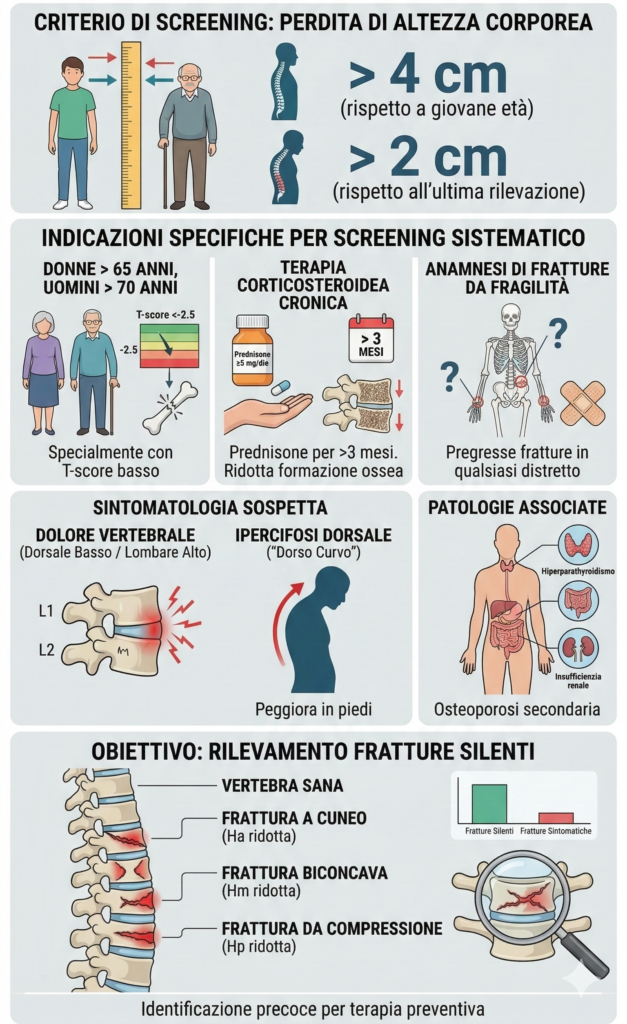
- donne e uomini di età avanzata: tutte le donne di età superiore a 65 anni e gli uomini di età superiore a 70 anni dovrebbero essere sottoposti a screening, specialmente in presenza di un T-score inferiore a −2.5;
- terapia corticosteroidea: pazienti di qualsiasi età in trattamento cronico con glucocorticoidi (equivalenti a ≥5 mg/die di prednisone per più di tre mesi). I glucocorticoidi hanno un effetto diretto sulla riduzione della formazione ossea e sull’aumento del riassorbimento, colpendo preferenzialmente il comparto trabecolare vertebrale;
- anamnesi di fratture: presenza di pregresse fratture da fragilità in qualsiasi distretto scheletrico;
- sintomatologia sospetta: dolore vertebrale acuto o cronico localizzato in regione dorsale bassa o lombare alta, che peggiora con la stazione eretta, o evidenza clinica di ipercifosi dorsale (“dorso curvo”);
- patologie associate: condizioni di osteoporosi secondaria, come iperparatiroidismo primario, malattie infiammatorie croniche intestinali o insufficienza renale.
L’importanza diagnostica della morfometria risiede nella sua capacità di cambiare radicalmente il percorso terapeutico. Se una paziente con osteopenia densitometrica (T-score tra −1.0 e −2.5) presenta una frattura morfometrica di grado 1 o 2, la diagnosi passa automaticamente a “osteoporosi conclamata“, giustificando l’inizio immediato di una terapia farmacologica e la modifica dei protocolli di esercizio fisico, che dovranno evitare carichi compressivi e flessioni eccessive per prevenire la progressione del danno.
Tecniche di acquisizione: radiologia vs. assorbitometria
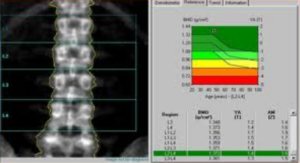
Esistono due approcci tecnologici principali per l’esecuzione della morfometria vertebrale: la morfometria radiologica convenzionale (MRX) e la morfometria assorbitometrica (MXA), quest’ultima universalmente nota come Vertebral Fracture Assessment (VFA) quando integrata nei sistemi DEXA.
Morfometria radiologica (MRX)
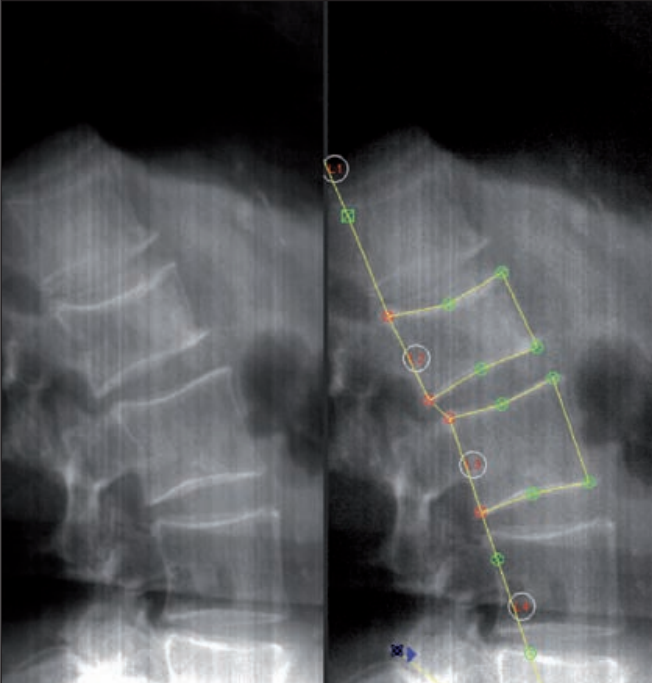
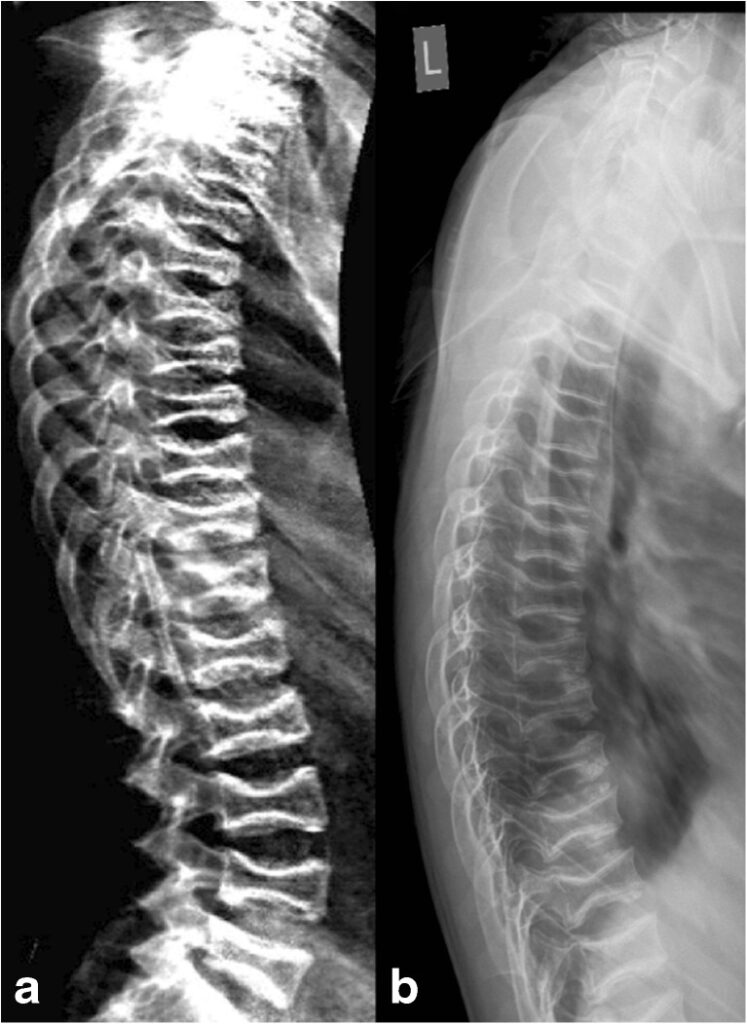
Questa tecnica si avvale di radiografie standard del rachide toracico e lombare eseguite in proiezione laterale. La MRX è storicamente considerata il “gold standard” per la sua eccellente risoluzione spaziale, che permette non solo la misurazione geometrica ma anche una valutazione qualitativa delle limitanti somatiche e degli spazi intervertebrali.5
Tuttavia, la MRX presenta limiti tecnici non trascurabili. La divergenza del fascio radiogeno può causare distorsioni geometriche e il fenomeno della parallasse, rendendo difficile la precisa individuazione dei bordi vertebrali, specialmente in presenza di scoliosi. Inoltre, richiede che il paziente sia posizionato con estrema cura per garantire che i corpi vertebrali siano perfettamente paralleli al piano sensibile, onde evitare la proiezione di “doppi contorni” delle limitanti somatiche che invaliderebbero la misurazione.
Vertebral Fracture Assessment (VFA/MXA)
La VFA viene eseguita utilizzando la tecnologia Dual-energy X-ray Absorptiometry (DEXA), la stessa impiegata per la misurazione della densità ossea. Questa tecnica ha guadagnato rapidamente terreno nella pratica clinica grazie alla sua praticità e sicurezza. Molti sistemi moderni utilizzano una tecnologia a raggio a ventaglio (fan-beam) con un braccio rotante che acquisisce l’immagine laterale del paziente in posizione supina, eliminando gran parte delle distorsioni geometriche tipiche della radiologia conica.6
I vantaggi della VFA rispetto alla MRX includono:
- convenienza diagnostica: consente di valutare BMD, TBS e morfometria in un’unica sessione, fornendo un quadro clinico immediato;
- ridotta esposizione alle radiazioni: utilizza dosi di radiazioni significativamente inferiori, rendendola adatta per monitoraggi frequenti;
- posizionamento semplificato: il paziente rimane supino, il che è spesso più confortevole per soggetti anziani o con dolore acuto rispetto alla posizione eretta o laterale richiesta per la radiografia tradizionale.
Nonostante questi vantaggi, la VFA soffre di una risoluzione spaziale inferiore, il che può rendere difficoltosa la visualizzazione delle vertebre toraciche superiori (sopra T6) a causa della sovrapposizione delle scapole e del tessuto polmonare.7 Per questo motivo, in presenza di sospetti clinici forti o deformità complesse, la radiologia convenzionale o la risonanza magnetica rimangono strumenti di approfondimento necessari.
Dosimetria
Un aspetto fondamentale nel confronto tra le tecniche morfometriche è il carico radiologico per il paziente. In un’era in cui la protezione dalle radiazioni è un imperativo clinico, specialmente per screening ripetuti, la differenza tra radiologia tradizionale e tecnologia DEXA è macroscopica.8
| Metodica | Dose Efficace approssimativa (μSv) | Equivalenza fondo naturale |
|---|---|---|
| VFA (DEXA/MXA) | 3-50 μSv | Circa 3 giorni |
| Rx spine (laterale) | 600-3000 μSv | Diversi mesi |
| CT spine (Toraco-Lombare) | 3000-6000 μSv | 1-2 anni |
La bassissima dose della VFA (spesso inferiore a 30μSv) consente la sua integrazione sistematica nel follow-up del paziente osteoporotico con la stessa frequenza della densitometria, permettendo di monitorare l’eventuale insorgenza di nuove microfratture silenti o il peggioramento di deformità preesistenti senza rischi significativi per la salute.
In ambito pediatrico, tale differenza è ancora più critica: la VFA è caldamente raccomandata come sostituto della radiografia per lo screening delle fratture vertebrali in bambini con malattie croniche o fragilità ossea congenita, riducendo drasticamente la dose cumulativa nell’arco della vita.
Norme di preparazione e precauzioni
L’esame morfometrico è generalmente semplice e privo di particolari restrizioni alimentari o farmacologiche. Tuttavia, per garantire la qualità dell’immagine ed evitare artefatti, è necessario seguire alcune precauzioni tecniche:
Caricamento…
- rimozione di oggetti densi: tutti gli oggetti metallici o in plastica spessa (cinture, gioielli, bottoni, fibbie, reggiseni con ferretto) devono essere rimossi dalla regione toraco-lombare, poiché possono causare “ombre” radiografiche che oscurano i contorni vertebrali o inducono errori nel software di misurazione automatica;
- posizionamento e immobilità: è essenziale che il paziente rimanga immobile durante l’acquisizione (che dura dai 5 ai 15 minuti). Movimenti involontari o respirazione profonda durante la scansione possono causare sfocature dei bordi vertebrali;
- gravidanza: nonostante la dose minima, l’esame è controindicato nelle donne in gravidanza accertata o presunta, a meno che non vi sia una necessità clinica indifferibile valutata dal medico;
- considerazioni su scoliosi e obesità: la presenza di grave scoliosi o obesità marcata rappresenta una limitazione tecnica significativa. In questi casi, la qualità dell’immagine VFA può degradarsi al punto da non permettere una misurazione accurata, rendendo preferibile la radiologia convenzionale o la CT.
Interpretazione dei risultati
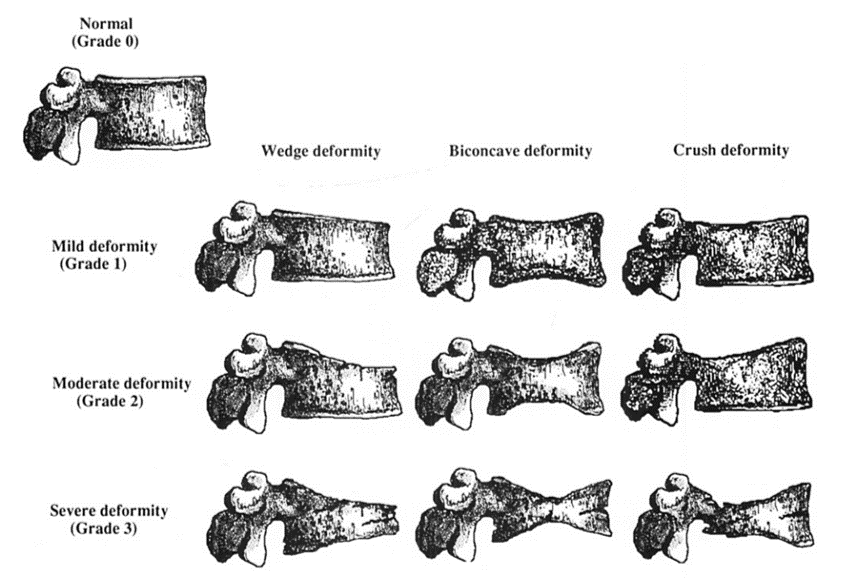
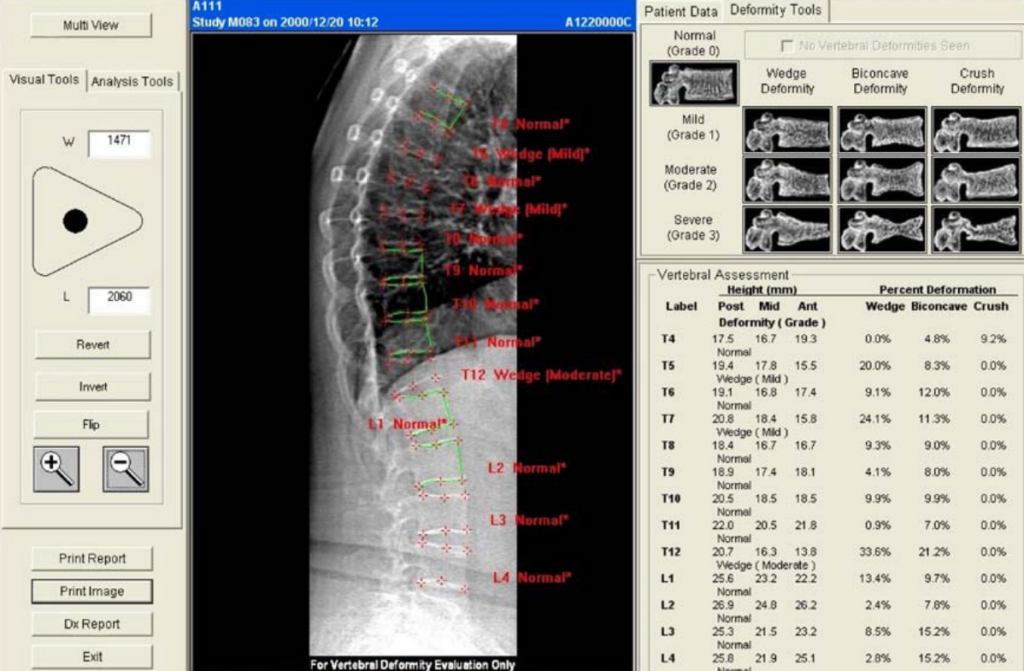
L’interpretazione della morfometria vertebrale si avvale di standard rigorosi per trasformare un’immagine visiva in un dato clinico utilizzabile. Il metodo di riferimento universale è il metodo semiquantitativo (SQ) di Genant.
La classificazione di Genant
Il radiologo o l’operatore specializzato esamina le vertebre da T4 a L4 e assegna a ciascuna un punteggio di gravità basato sulla riduzione percentuale dell’altezza vertebrale rispetto all’altezza di riferimento (solitamente l’altezza posteriore della stessa vertebra o l’altezza di una vertebra adiacente sana).
| Grado di frattura | Riduzione % dell’altezza | Descrizione clinica |
|---|---|---|
| Grado 0 | <20% | Vertebra normale |
| Grado 1 (lieve) | 20−25% | Frattura lieve (spesso asintomatica) |
| Grado 2 (moderato) | 25−40% | Frattura moderata (impatto biomeccanico) |
| Grado 3 (grave) | >40% | Frattura severa o collasso totale |
La misurazione quantitativa computerizzata automatizza questo processo posizionando sei punti (reperi) su ogni corpo vertebrale, calcolando istantaneamente i rapporti tra le altezze anteriore, centrale e posteriore.
Sebbene la misurazione automatica sia rapida, la supervisione del radiologo è indispensabile per confermare la natura osteoporotica della deformità e non confonderla con varianti anatomiche o processi degenerativi.
Segni radiografici di supporto
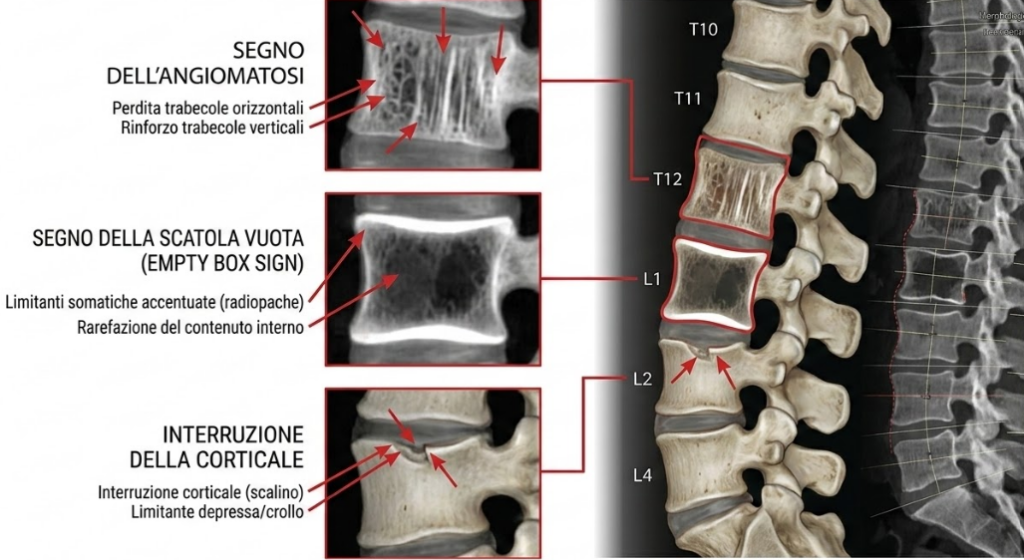
Oltre alla misurazione geometrica, la diagnosi accurata si avvale di segni qualitativi che confermano la fragilità dell’osso:
- segno dell’angiomatosi: caratterizzato dalla perdita delle trabecole orizzontali con rinforzo di quelle verticali residue, che appaiono come linee striate verticali;
- segno della scatola vuota (empty box sign): le limitanti somatiche superiore e inferiore appaiono marcatamente accentuate e radiopache rispetto alla rarefazione del contenuto interno del soma vertebrale;
- interruzione della corticale: la presenza di scalini o interruzioni nella continuità della limitante anteriore o superiore è un segno quasi certo di frattura acuta o subacuta.9
Pitfalls, varianti anatomiche e sorgenti d’errore
Uno degli aspetti più complessi della morfometria è la diagnosi differenziale. Non tutte le vertebre che presentano una riduzione dell’altezza sono fratture da fragilità. Una corretta interpretazione richiede la distinzione tra “frattura” e “deformità non fratturativa“.10
La malattia di Scheuermann
La malattia di Scheuermann (cifosi giovanile) rappresenta una delle principali fonti di errore diagnostico, specialmente nei pazienti anziani in cui i segni radiografici dell’infanzia si sovrappongono ad una potenziale osteoporosi senile.11 Essa si caratterizza per la presenza di:
- cuneizzazione anteriore di tre o più vertebre toraciche contigue;
- presenza di nodi di Schmorl (erniazioni del disco nelle piastre terminali);
- irregolarità diffuse delle limitanti somatiche e restringimento dello spazio discale.
La distinzione è cruciale perché la malattia di Scheuermann non è legata alla densità ossea e non richiede, di per sé, un trattamento con farmaci anti-riassorbitivi come i bisfosfonati. Un paziente può avere una BMD normale o addirittura alta e presentare molteplici vertebre cuneizzate a causa di un pregresso Scheuermann; interpretare questi dati come fratture osteoporotiche porterebbe a un sovratrattamento farmacologico inutile e potenzialmente dannoso.
Altre varianti anatomiche e artefatti tecnici
Oltre allo Scheuermann, il clinico deve prestare attenzione a:
- vertebra a farfalla: una malformazione congenita in cui il corpo vertebrale appare diviso in due ali, simulando un crollo severo;
- short vertebral height: condizione di statura vertebrale costituzionalmente bassa ma con limitanti regolari e prive di segni di fragilità;
- spondiloartrite e osteofiti: i processi degenerativi possono produrre escrescenze ossee (osteofiti) che vengono interpretate erroneamente dal software come parte della vertebra, alterando i calcoli delle altezze;12
- localizzazioni neoplastiche: le fratture patologiche dovute a metastasi ossee o mieloma multiplo possono simulare i crolli osteoporotici. Segni di allarme sono l’interessamento del muro posteriore, la presenza di masse nei tessuti molli o una riduzione asimmetrica dell’altezza posteriore superiore a quella anteriore.
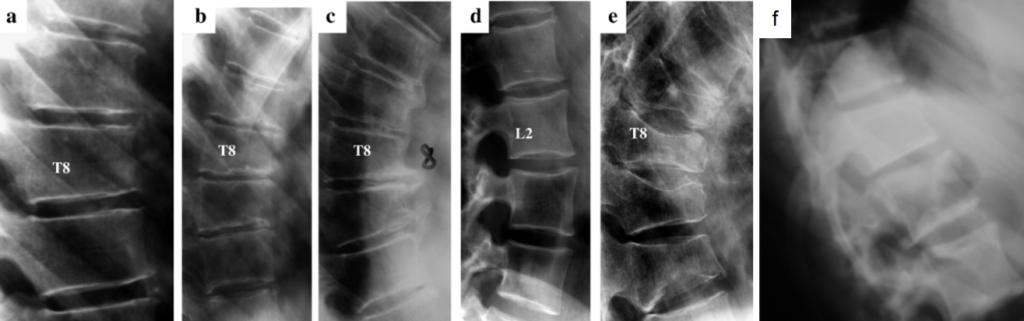
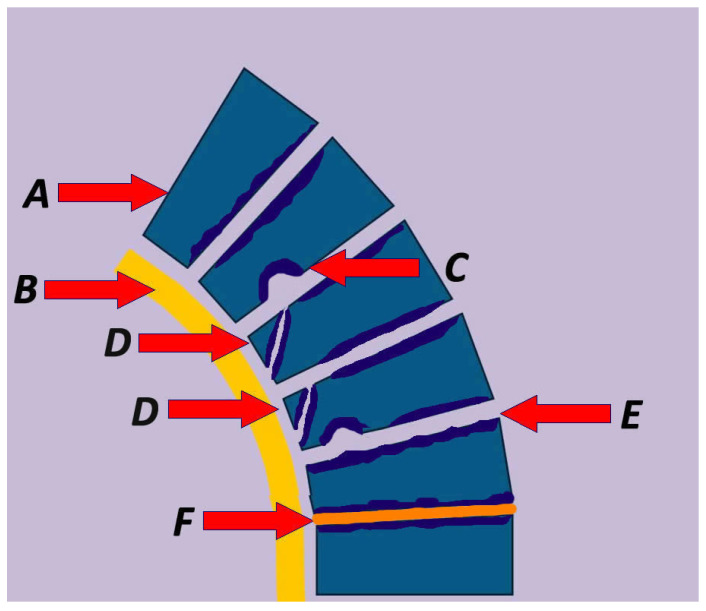
(a) varianti anatomiche, come la fisiologica cuneizzazione delle vertebre dorsali
(b) esiti di osteocondrosi giovanile, come la Malattia di Scheuermann
(c) deformazioni conseguenti a processi degenerativi di natura artrosica
(d) ulteriori varianti anatomiche, come le vertebre lombari a cuneo invertito
(e) fratture da fragilità su base osteoporotica
(f) esiti di pregresse fratture di origine traumatica
Algoritmo-Based Qualitative (ABQ) vs. metodo di Genant
Per ridurre la sovrastima delle fratture associata al solo metodo geometrico di Genant, alcuni esperti propongono l’uso del metodo Algorithm-Based Qualitative (ABQ).
Mentre il metodo di Genant si focalizza sulla perdita di altezza, l’ABQ mette al centro l’integrità della piastra terminale. Se la piastra terminale è integra e non mostra depressioni centrali o interruzioni, la deformità è più probabilmente riconducibile ad una variante anatomica o a rimodellamento degenerativo piuttosto che a una frattura da fragilità.
L’integrazione di entrambi i metodi aumenta drasticamente la specificità diagnostica.
Implicazioni nella gestione del paziente
La scoperta di una frattura tramite morfometria vertebrale non è solo un atto burocratico, ma una svolta nel management clinico del paziente. Essa influenza tre pilastri fondamentali: la terapia farmacologica, l’esercizio fisico e il monitoraggio.
Impatto sulla terapia e sull’allenamento
In presenza di una deformità vertebrale confermata, il piano terapeutico subisce le seguenti modifiche:
- potenziamento nutraceutico: necessità di ottimizzare l’apporto di Calcio e Vitamina D, integrando spesso con collagene e altri nutrienti funzionali per migliorare il microcircolo e la matrice proteica dell’osso;
- esercizio fisico adattato: è imperativo evitare esercizi in flessione profonda (come i classici “crunch” addominali o il raggiungimento delle punte dei piedi) e le rotazioni forzate, che aumentano lo stress compressivo sulle vertebre già fragili. Si prediligono esercizi di estensione e di rinforzo dei muscoli estensori del tronco per contrastare l’ipercifosi e stabilizzare la colonna;
- postura di protezione: educazione al movimento per evitare nuove fratture durante le attività quotidiane (sollevamento pesi, piegamenti).
Il monitoraggio diventa più stretto: una morfometria positiva impone controlli più ravvicinati (ogni 12-18 mesi invece dei canonici 24) per rilevare precocemente la “cascata fratturativa”, ovvero l’insorgenza di nuove fratture nelle vertebre adiacenti a quella già crollata.
Prospettive future: Intelligenza Artificiale e modellazione 3D
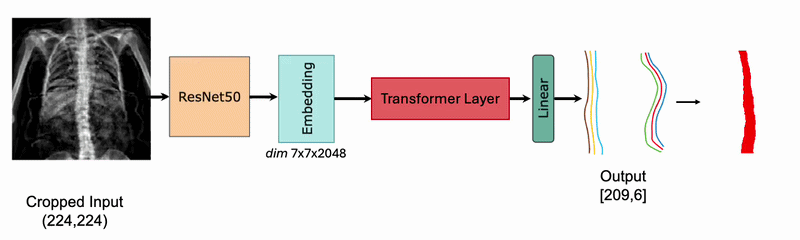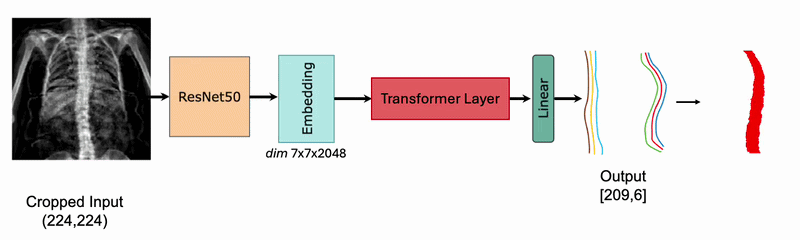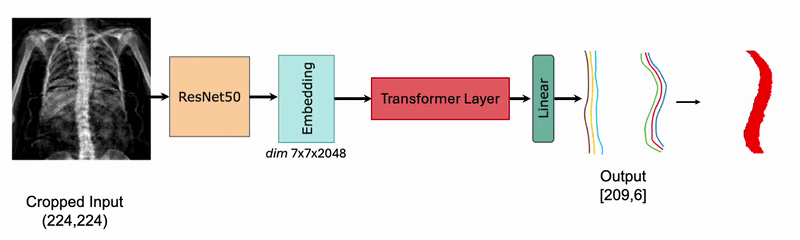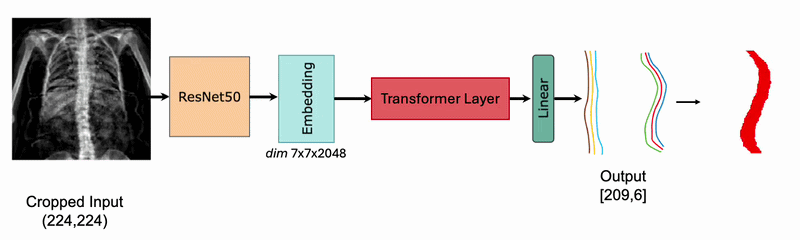
La morfometria vertebrale sta entrando in una nuova era tecnologica guidata dalla digitalizzazione estrema e dall’automazione. Le innovazioni previste per il biennio 2025-2026 mirano a superare i limiti della soggettività umana e della proiezione bidimensionale.13
Intelligenza Artificiale (AI) e Deep Learning
L’applicazione di algoritmi di Deep Learning alla diagnostica per immagini sta rivoluzionando lo screening delle fratture vertebrali.14 15
Software come CINA-VCF Quantix (Avicenna.AI) hanno ricevuto il marchio CE e l’autorizzazione FDA per analizzare automaticamente le scansioni CT del torace e dell’addome eseguite per motivi indipendenti (es. sospette patologie polmonari o oncologiche). Il sistema etichetta automaticamente le vertebre e segnala al radiologo eventuali perdite di altezza superiori al 20-25%, permettendo di identificare migliaia di casi di osteoporosi che altrimenti rimarrebbero ignoti.
Modelli basati su reti neurali convoluzionali (CNN) sono ora in grado di estrarre “segnali strutturali” dalle normali immagini DEXA o RX che l’occhio umano non percepisce. Questi modelli possono prevedere il rischio di una futura frattura di femore o di colonna con una precisione superiore del 20-30% rispetto al solo T-score.16
Modellazione 3D da Immagini 2D
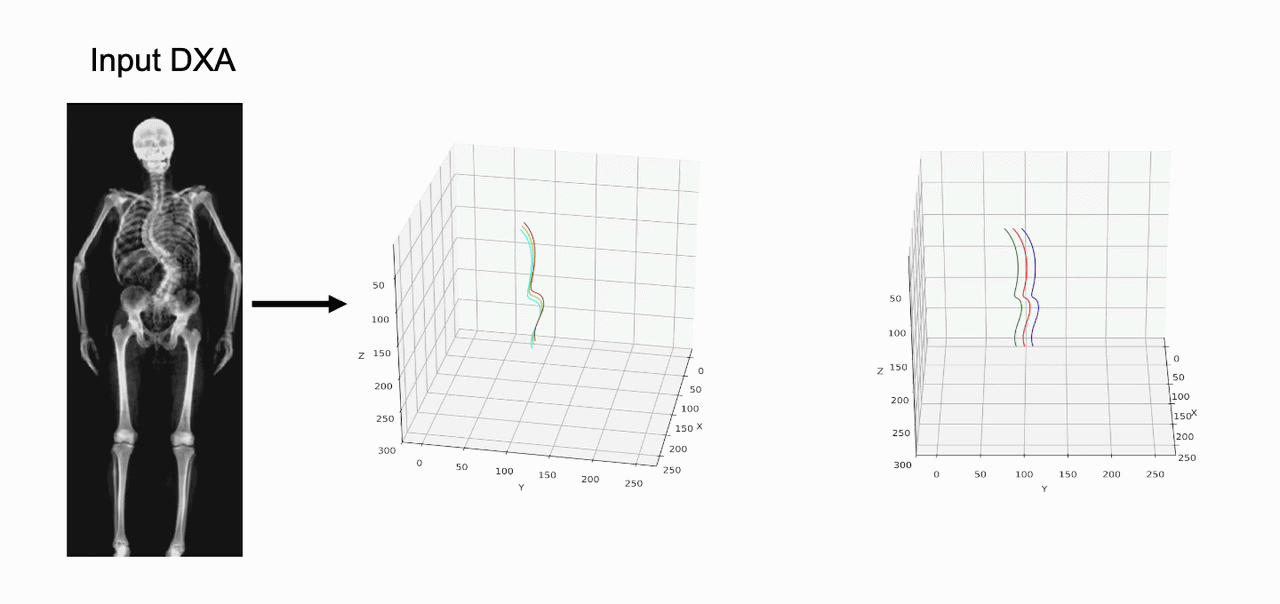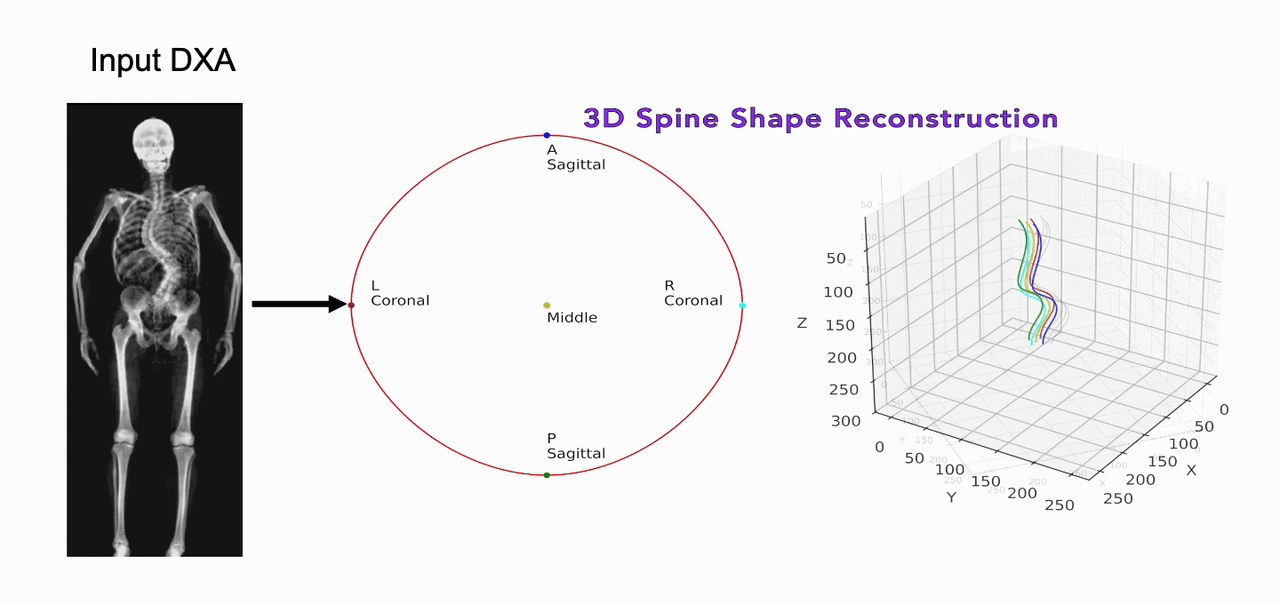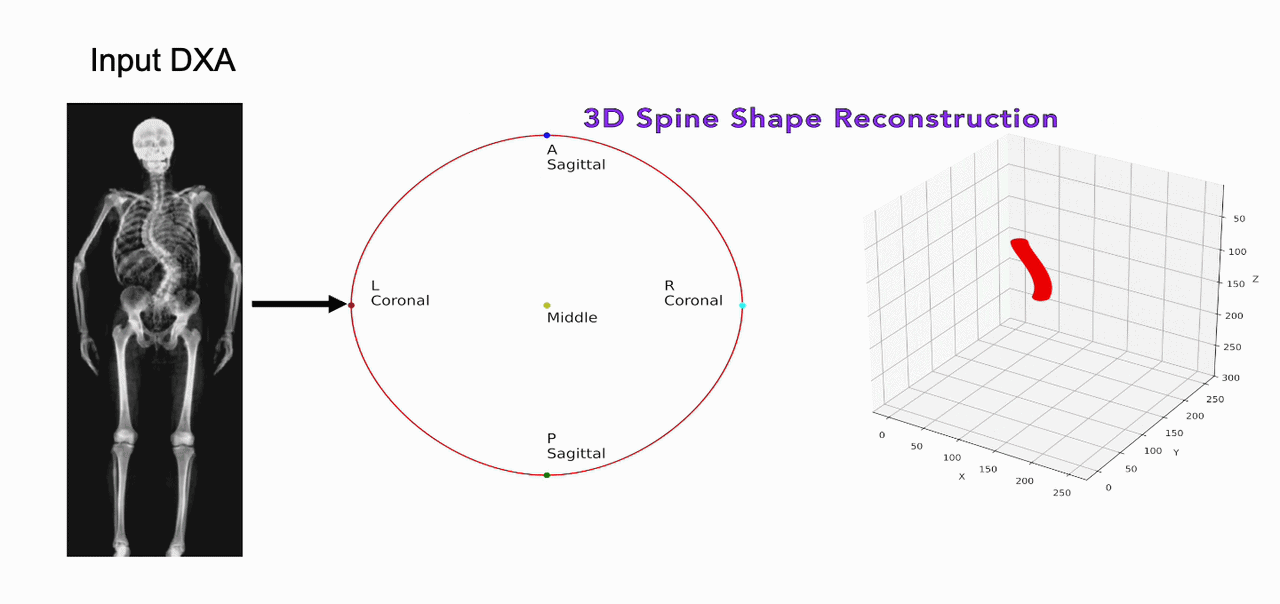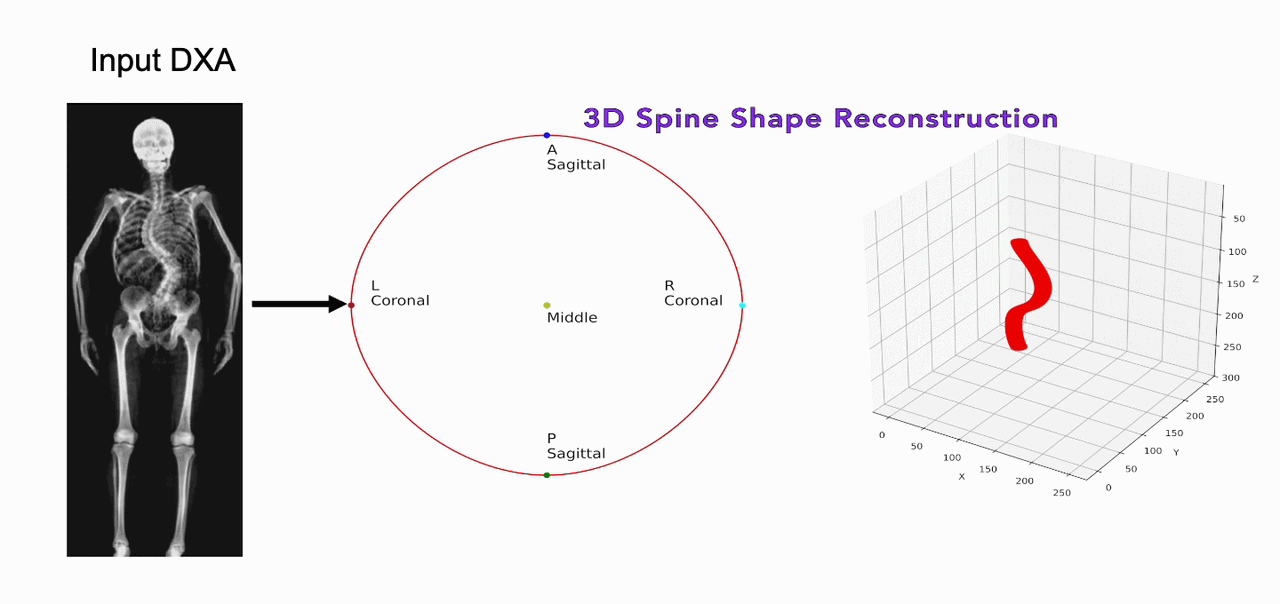
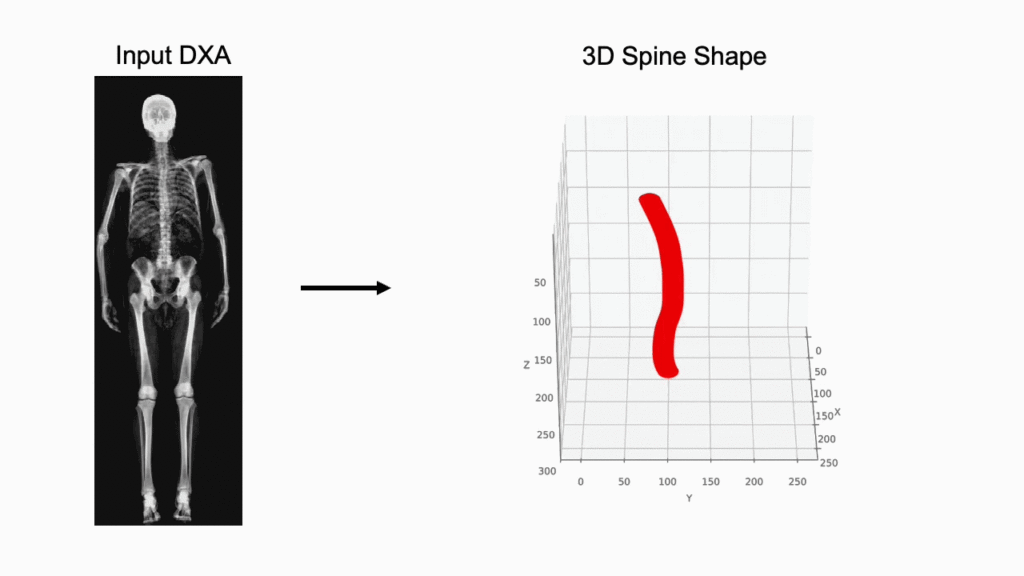
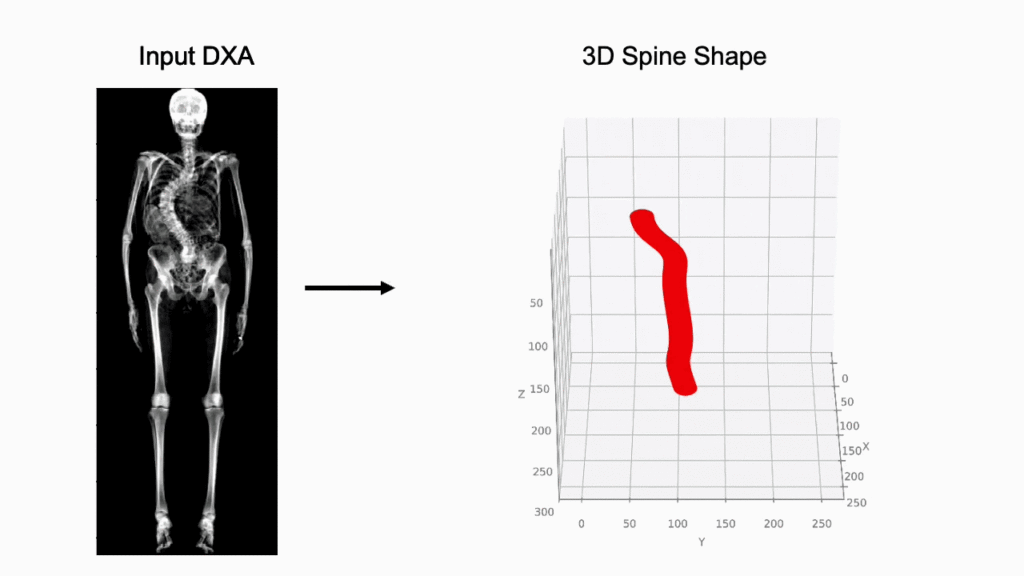
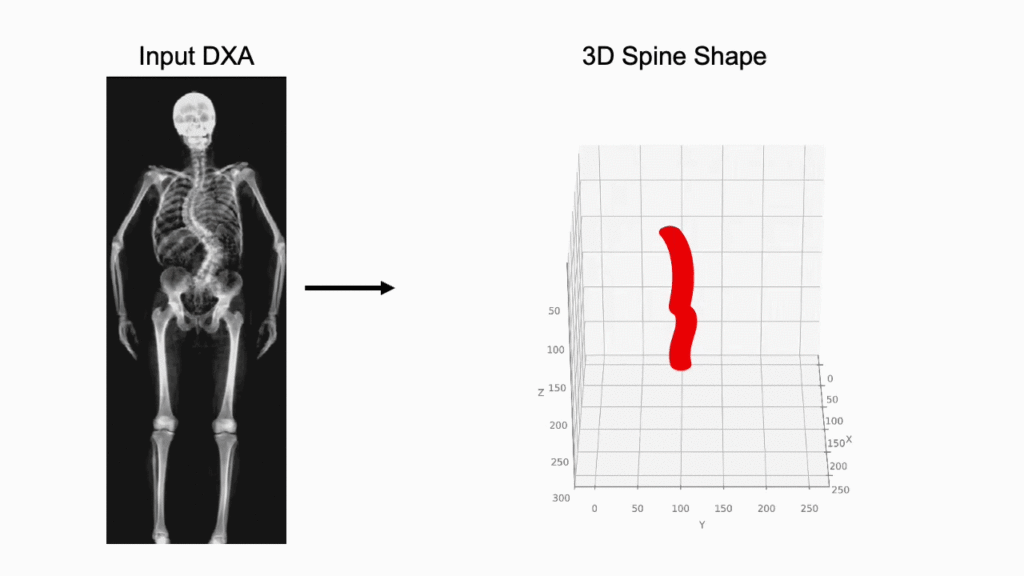
Una delle sfide storiche della morfometria è la proiezione 2D di una struttura 3D complessa.17 Nuove tecnologie stanno permettendo di ricostruire il volume vertebrale a partire da una singola scansione DEXA.
Attraverso modelli statistici di forma (Statistical Shape Models – SSM), è possibile stimare la densità volumetrica (vBMD) e distinguere tra il comparto corticale e quello trabecolare del soma vertebrale. Questa distinzione è fondamentale perché le fratture osteoporotiche iniziano quasi sempre nel comparto trabecolare centrale.18
L’uso di sistemi basati sull’IA per prevedere la proiezione sagittale partendo dalla coronale permette di quantificare le rotazioni vertebrali e le deformazioni scoliotiche con una precisione simile alla risonanza magnetica, ma con una frazione del costo e del tempo.19
Chirurgia robotica e navigazione intraoperatoria
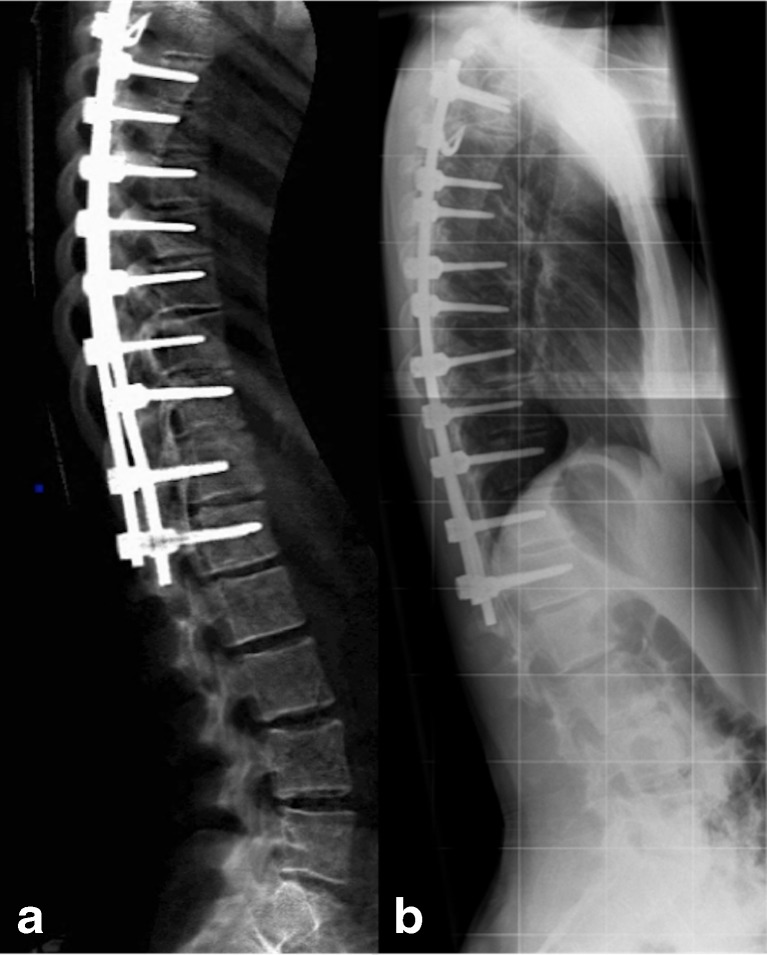
I dati morfometrici ad alta risoluzione stanno diventando la base per la chirurgia spinale personalizzata.
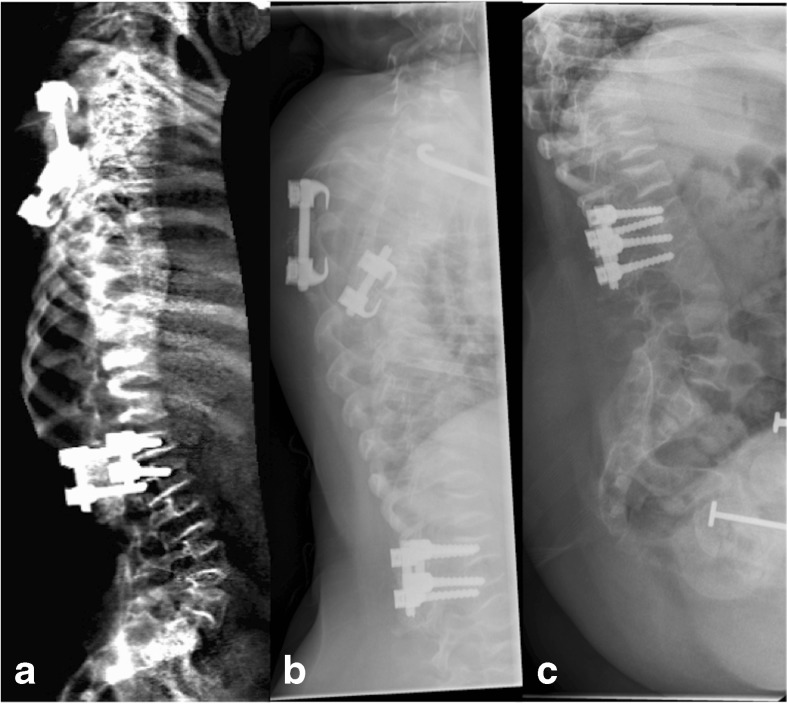
Durante gli interventi di vertebroplastica o cifoplastica (iniezione di cemento osseo per stabilizzare una frattura dolorosa), i chirurghi possono ora indossare visori che sovrappongono il modello morfometrico 3D del paziente alla sua anatomia reale, guidando l’ago con precisione millimetrica sfruttando quindi la realtà aumentata.
Sistemi come ExcelsiusGPS™ utilizzano coordinate morfometriche per posizionare impianti e protesi, riducendo drasticamente il rischio di complicanze neurologiche e vascolari legate a traiettorie errate.
Conclusioni e raccomandazioni cliniche
In conclusione, la morfometria vertebrale non deve essere considerata un’indagine accessoria, ma il cardine di una diagnostica moderna e consapevole per l’osteoporosi e la fragilità ossea. La sua capacità di identificare il danno strutturale già avvenuto, spesso in assenza di dolore, la rende lo strumento preventivo più potente a disposizione del clinico.
L’integrazione della “triade diagnostica” (MOC DEXA per la quantità, TBS per la qualità micro-architetturale e morfometria per la geometria) permette una stratificazione del rischio di frattura personalizzata, superando i limiti del solo T-score. Mentre le nuove frontiere dell’intelligenza artificiale promettono di automatizzare lo screening e migliorare la precisione, la competenza clinica rimane fondamentale per navigare tra i numerosi pitfalls e varianti anatomiche che caratterizzano la colonna vertebrale.
Per il medico e il paziente, il messaggio è chiaro: non fermarsi alla sola “densità” dell’osso. La forma della colonna parla un linguaggio di stabilità o di cedimento imminente; imparare a leggerlo attraverso la morfometria è il primo passo per una longevità attiva e priva di fratture. Le linee guida SIOMMMS e internazionali offrono un percorso sicuro per l’identificazione precoce dei soggetti a rischio, garantendo che ogni cittadino oltre i 65 anni possa accedere a una valutazione completa della propria salute vertebrale.
Caricamento…
Fonti:
- Morfometria vertebrale e osteoporosi: la guida clinica completa per riconoscere le fratture vertebrali silenti – Dott. Davide Teggi ↩︎
- Linee guida per la diagnosi, la prevenzione ed il trattamento dell’osteoporosi – SIOMMMS ↩︎
- Bone mineral density thresholds for pharmacological intervention to prevent fractures ↩︎
- VALUTAZIONE DELLE FRATTURE VERTEBRALI DA OSTEOPOROSI MEDIANTE STUDIO MORFOMETRICO – G.I.B.I.S. ↩︎
- Value and potential limitations of vertebral fracture assessment (VFA) compared to conventional spine radiography – PMC ↩︎
- Vertebral Fracture Assessment with Densitometry ↩︎
- Diagnostic accuracy of DXA compared to conventional spine radiographs for the detection of vertebral fractures in children – PMC ↩︎
- Comparison of screening strategies for prevalent vertebral fractures in South Korea – PMC ↩︎
- Vertebral Osteoporotic Fractures on CT imaging and radiological mimics: Practical Diagnostics Guide for Radiologists. – EPOS™ ↩︎
- Schmorl’s nodes and vertebral fractures: A diagnostic dilemma – PMC ↩︎
- Insights into the Pathophysiology of Scheuermann’s Kyphosis: From Structural Deformities to Genetic Predisposition and Underlying Signalling Pathways – PMC ↩︎
- Comparison Between Quantitative Computed Tomography-Based Bone Mineral Density Values and Dual-Energy X-Ray Absorptiometry-Based Parameters of Bone Density and Microarchitecture: A Lumbar Spine Study – MDPI ↩︎
- AI in Radiology: 2025 Trends, FDA Approvals & Adoption | IntuitionLabs ↩︎
- Deep learning-based identification of vertebral fracture and … ↩︎
- Incorporating Artificial Intelligence into Fracture Risk Assessment: Using Clinical Imaging to Predict the Unpredictable – Endocrinology and Metabolism ↩︎
- Transferable CNN-based data mining approaches for medical imaging: application to spine DXA scans for osteoporosis detection – Frontiers ↩︎
- Quantitative vertebral morphometry based on parametric modeling of vertebral bodies in 3D – PubMed ↩︎
- Statistical multi-level shape models for scalable modeling of multi-organ anatomies ↩︎
- 3D Spine Shape Estimation from Single 2D DXA – arXiv ↩︎