La scintigrafia testicolare è un esame di medicina nucleare utilizzato per valutare la perfusione sanguigna dei testicoli, con applicazioni cliniche principalmente in contesti di emergenza urologica (es. torsione testicolare) o per indagare condizioni come epididimite, varicocele o infertilità.
La torsione testicolare rappresenta un’emergenza urologica che richiede una diagnosi e un trattamento immediati (è necessario intervenire entro 6 ore). Nella maggior parte delle strutture sanitarie, l’ecografia Doppler è la metodica di imaging standard più utilizzata per confermare la diagnosi. Tuttavia, anche se attualmente non più molto utilizzata, la scintigrafia viene impiegata nei casi in cui il Doppler risulti inconclusivo, lasciando dubbi sul sospetto di torsione.
Quando l’ecografia Doppler è inconclusiva, la scintigrafia offre una maggiore sensibilità (fino al 96%), con una minore esposizione alle radiazioni rispetto alla TC.
Non esistono controindicazioni assolute, ma è necessario considerare la dose di radiazioni, specialmente nei pazienti giovani il cui quadro clinico richiederebbe comunque un esplorazione chirurgica. Motivi inappropriati per eseguire una scintigrafia scrotale includono:
- valutazione del criptorchidismo;
- sospetta infiammazione testicolare cronica;
- valutazione di tumori testicolari.
Esecuzione
La procedura è piuttosto semplice e prevede la registrazione di immagini precoci (fase di flusso) e tardive (fase tissutale) della regione scrotale dopo un’iniezione endovenosa in bolo di 99mTc-pertecnetato (15-25 mCi negli adulti, ovvero 555-740 MBq). La dose viene ridotta proporzionalmente nei pazienti giovani (200-250 µCi/kg o 7-10 MBq/kg), con una dose minima di 1,5-2 mCi (55-74 MBq). La dose di radiazioni per il paziente è paragonabile a quella di una radiografia del torace.
L’imaging viene eseguito utilizzando una gamma camera standard o a grande campo visivo. L’intero studio viene solitamente completato in 15-20 minuti. Inoltre, la SPECT o la combinazione TC/SPECT possono essere eseguite caso per caso quando sono necessarie ulteriori informazioni.
Non è necessaria una preparazione specifica del paziente. Immediatamente prima dell’inizio dello studio, al paziente viene chiesto di svuotare la vescica per ridurre l’attività vescicale. Il paziente viene posizionato supino sul lettino di imaging, e il pene viene rivolto verso l’alto e fissato (ad es. con asciugamani) alla regione pubica per evitare la sovrapposizione dell’attività peniena e scrotale. Per ottenere uno studio tecnicamente soddisfacente, è importante ottimizzare la visualizzazione scrotale minimizzando la distanza tra lo scroto e la testata della gamma camera.
Acquisizione dei dati
Generalmente viene eseguito inizialmente uno studio dinamico, seguito da imaging statico con opzionale SPECT o SPECT/TC. Per lo studio dinamico, la gamma camera è programmata per un’acquisizione in modalità word mode con matrice 64×64 e appropriato ingrandimento computerizzato per zoomare il campo visivo che si estende dall’ombelico al terzo prossimale delle cosce. Dopo un’iniezione in bolo di 99mTc-pertecnetato in una vena antecubitale adeguata, vengono ottenute immagini dinamiche per 1-2 minuti.
- Fase dinamica (prime immagini post-iniezione): valuta il flusso sanguigno.
- Fase tissutale (dopo 5-20 minuti): analizza l’accumulo del tracciante nei testicoli.
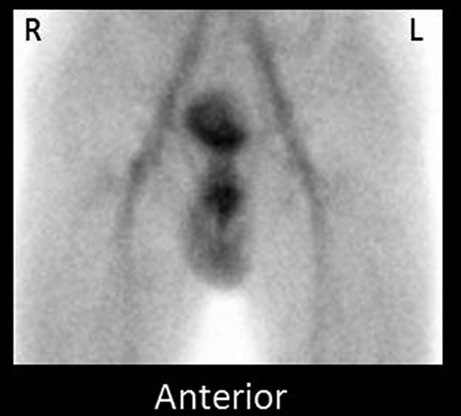
Le prime immagini dinamiche mostrano i vasi iliaci e femorali seguiti dall’occasionale identificazione di attività nelle regioni corrispondenti ai tronchi vascolari scrotali e del funicolo spermatico. Le immagini tardive mostrano una lieve attività capillare e venosa scrotale. Le immagini in fase tissutale mostrano un’attività omogenea nello scroto, con attività testicolare simile o leggermente inferiore a quella della coscia adiacente. In condizioni normali l’indagine mostra una perfusione simmetrica e uniforme di entrambi i testicoli.
Nella torsione acuta, si osserva una ridotta perfusione del lato interessato.
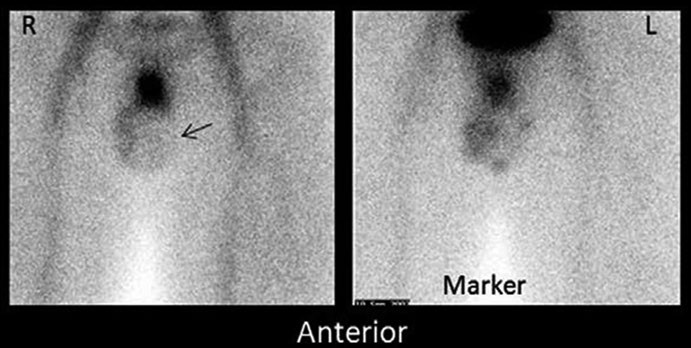
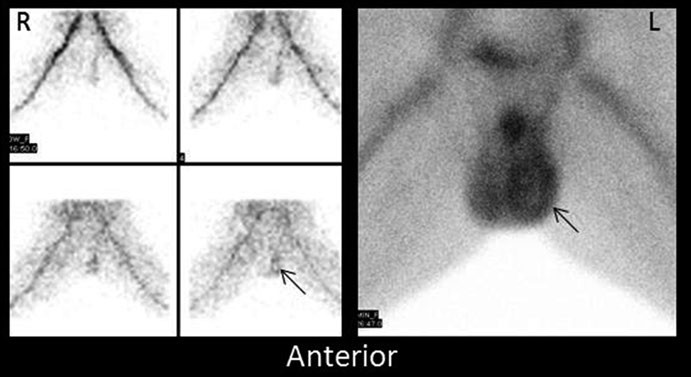
Nell‘epididimite (condizione clinicamente simile ma con diverso management), lo studio scintigrafico evidenzia invece un aumento del flusso ematico.
Nella torsione di lunga durata (torsione “mancata” o missed torsion), l’immagine mostra un’area ipoperfusa circondata da un anello ipercaptante, segno suggestivo di necrosi ischemica con reattività infiammatoria periferica.
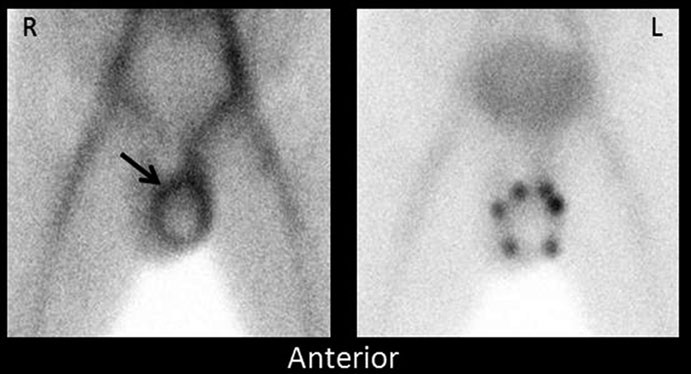
Considerazioni cliniche
Sebbene l’ecografia Doppler rimanga il primo approccio per la sua rapidità e disponibilità, la scintigrafia testicolare mantiene un ruolo importante, specialmente nei casi dubbi o con risultati ecografici equivoci. La sua maggiore sensibilità nel rilevare alterazioni precoci del flusso ematico la rende particolarmente utile nelle fasi iniziali della torsione, dove un intervento tempestivo può preservare la vitalità del testicolo.
Fonte: A Concise Guide to Nuclear Medicine (Abdelhamid H. Elgazzar e Saud Alenezi)




