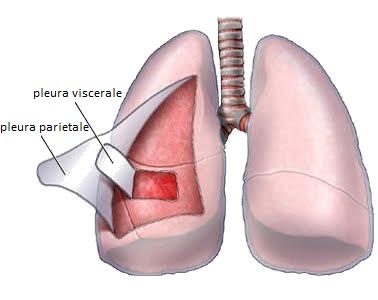
Versamento pleurico
Il versamento pleurico è una risposta generica a numerose condizioni patologiche che possono alterare l’equilibrio tra la formazione e la rimozione del liquido pleurico. Queste condizioni includono scompenso cardiaco, infezioni, tumori, infarto polmonare, collagenopatie, traumi, tra gli altri.
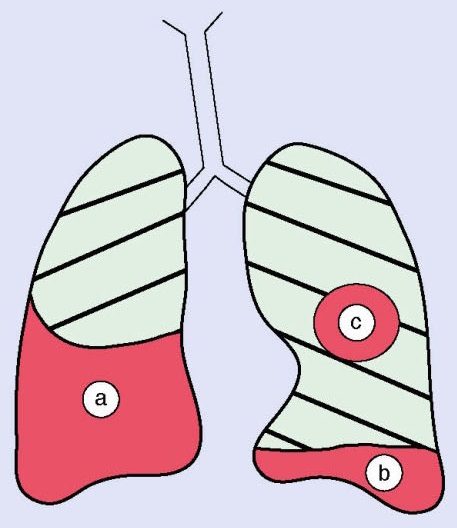
Il radiogramma toracico in stazione eretta consente l’individuazione di versamenti di volume di almeno 250 ml. La proiezione LL è la più sensibile, poiché il liquido libero, sotto l’influenza delle forze di gravità e retrazione elastica del polmone, determina prima l’obliterazione del seno costofrenico posteriore, poi di quello laterale ed infine di quello anteriore.
Nei versamenti massivi, è possibile apprezzare l’opacamento dell’intero emitorace, con dislocazione più o meno marcata dell’emidiaframma verso il basso e del mediastino controlateralmente. Quando un versamento tarda a risolversi, può saccarsi, in seguito alla formazione di tralci di fibrina che si depositano sulle superfici pleuriche, creando aderenze.
Il versamento intrascissurale è una particolare tipologia di versamento saccato, spesso conseguente ad episodi di scompenso cardiaco, con una morfologia di lesione espansiva a lente biconvessa, che tende a risolversi con la risoluzione della patologia di base (“tumore evanescente” o “tumore fantasma”).
Caricamento….
Atelettasia
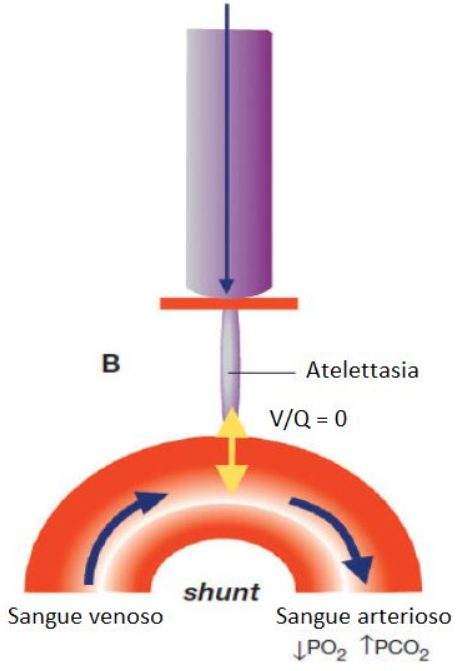
L’atelettasia è una riduzione del volume polmonare secondaria alla riduzione del contenuto aereo nei bronchi e negli spazi alveolari. Questa condizione può essere generata da meccanismi diversi, ma ci soffermiamo sulle forme sostenute da ostruzione bronchiale, con conseguente riassorbimento di aria a valle.
Le principali cause possono essere ricondotte a neoplasie endobronchiali, tappi di muco, corpi estranei e masse che comprimono il lume bronchiale ab estrinseco. In base alla sede dell’ostruzione l’atelettasia potrà interessare l’intero polmone, un lobo o un segmento.
Segno radiologico diretto è la presenza di un’area di consolidazione parenchimale, priva di broncogramma aereo contestuale, cui si associano i segni indiretti legati alla perdita di volume: la dislocazione delle scissure e degli ili, la risalita dell’emidiaframma, la deviazione omolaterale del mediastino, la riduzione degli spazi intercostali, l’iperinsufflazione compensatoria del parenchima normoaereato.
L’atelettasia da compressione invece si caratterizza, al pari degli addensamenti flogistici, per la presenza del broncogramma aereo e può essere sostenuta da fattori esterni che comprimono il parenchima polmonare, come ad esempio un versamento pleurico.
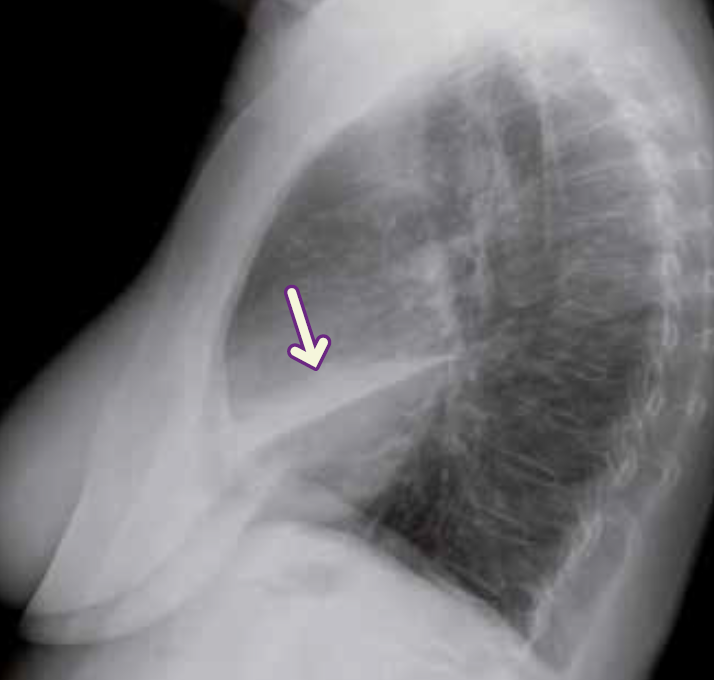
Un segno caratteristico di atelettasia del lobo superiore destro secondaria a carcinoma broncogeno è il segno della “S” di Golden o ad “S” rovesciata. Quest’ultimo deriva dall’associazione di due componenti: l’incurvamento verso l’alto della porzione laterale della piccola scissura, dovuta alla perdita di volume del parenchima polmonare, e la protrusione verso il basso della porzione mediale della scissura stessa per la presenza della lesione espansiva ilare.
La Tomografia Computerizzata (TC) permette di definire con maggiore precisione il territorio parenchimale coinvolto ed è l’esame più accurato per ricercare la causa dell’atelettasia.
Tromboembolia polmonare (TEP)
La tromboembolia polmonare (TEP) è una condizione medica grave che richiede un’accurata diagnosi. In molti casi, il radiogramma del torace può risultare negativo, tuttavia, possono essere rilevati segni aspecifici come il sollevamento dell’emidiaframma o le atelettasie lamellari.
Esistono segni specifici di TEP, sebbene siano di raro riscontro. Tra questi, il segno di Fleischner, che indica un aumento di calibro dell’arteria polmonare interessata dall’evento tromboembolico, il segno di Westermark, che indica un’iperdiafania circoscritta derivante dalla riduzione del disegno vascolare polmonare nel territorio ischemico, e la gobba di Hampton, un’opacità triangolare a base periferica ed apice ilare, espressione della lesione infartuale.
Il ruolo del radiogramma del torace è fondamentale per escludere altre patologie che possono simulare il quadro clinico della TEP, come pneumotorace, polmonite, edema polmonare acuto ed atelettasia.
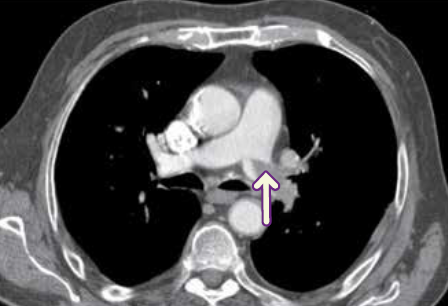
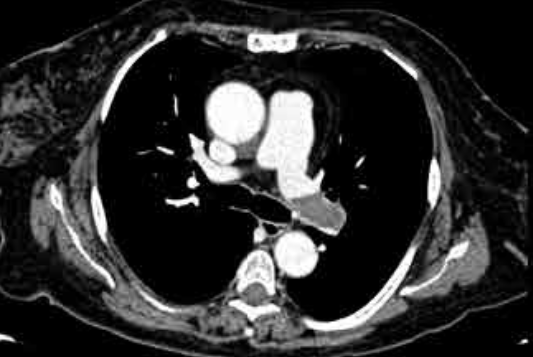
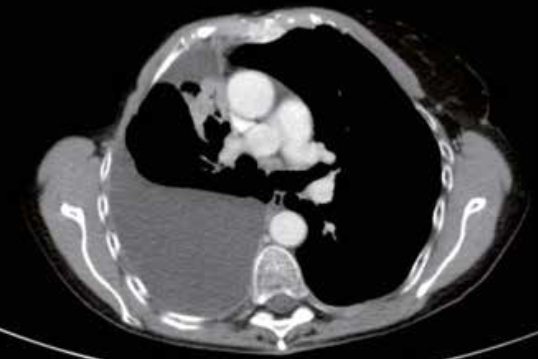
Il gold standard per la diagnosi di TEP è la TC con mezzo di contrasto e scansioni precoci dedicate allo studio delle arterie polmonari (angio-TC). Questo esame consente di riconoscere i trombi endovascolari come difetti di opacizzazione nel contesto di uno o più rami arteriosi polmonari.
Inoltre, la TC consente diagnosi alternative come versamento pleurico e/o pericardico, pneumotorace/pneumomediastino, dissezione aortica, atelettasia, tumore polmonare. La TC consente inoltre di identificare l’infarto polmonare come un’area di consolidazione parenchimale periferica, triangolare con presenza di immagini a densità aerea nella porzione centrale della lesione. Questi dettagli sono fondamentali per una diagnosi accurata e un trattamento tempestivo della TEP.